РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Вызванная беременностью гипертензия без значительной протеинурии (O13), Вызванная беременностью гипертензия со значительной протеинурией (O14), Существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовой период (O10), Эклампсия (O15)
Акушерство и гинекология
Общая информация
Краткое описание
Рекомендовано
Экспертным советом
РГП на ПВХ «Республиканский
центр развития здравоохранения»
Министерства здравоохранения
и социального развития
от «10» декабря 2015 года Протокол №19
Название протокола: Артериальная гипертензия у беременных
Артериальная гипертензия - определяется как систолическое АД ≥140 мм рт.ст. и диастолическое АД ≥90 мм рт.ст. измеренное в состоянии покоя в течении 5 минут, дважды с интервалом 2 минуты.
Степени гипертензии
· легкая гипертензия - диастолическое артериальное давление 90-99 мм.рт.ст., систолическое артериальное давление 140-149 мм.рт.ст..
· умеренная гипертензия - диастолическое артериальное давление 100-109 мм.рт.ст., систолическое артериальное давление 150-159 мм.рт.ст..
· тяжелая гипертензия - диастолическое артериальное давление 110 мм.рт.ст. или выше, систолическое артериальное давление 160 мм.рт.ст. или выше.
Код (ы) МКБ-10:
О10 Существовавшая ранее гипертензия,осложняющая беременность,роды и послеродовой и послеродовой период
О13 Вызванная беременностью гипертензия без значительной протеинурии
О14 Вызванная беременностью гипертензия со значительной протеинурией
О15 Эклампсия
Сокращения, используемые в протоколе:
АД
-
Артериальное давление
АЛТ
-
Аланинаминотрансфераза
АПФ
-
Ангиотензинпревращающего фермента
АСТ
-
Аспартатаминотрансфераза
БРА
-
Блокаторы рецепторов ангиотензина
ДАД
-
Диастолическое артериальное давление
ДПА
-
Доплерометрия пупочное артерии
ИАЖ
-
Индекса амниотической жидкости
ИМТ
-
Ииндекс массы тела
КТГ
-
Кардиотокография
МО
-
Медицинская организация
ОАК
-
Общий анализ крови
ПМСП
-
Первичная медико-санитарная помощь
РК
-
Республика Казахстан
РКИ
-
Рандомизированное клиническое испытание
САД
-
Систолическое артериальное давление
УЗИ
-
Ультразвуковое исследование
ЭХО КГ
-
Эхокардиография
Дата разработки протокола:
2013 год (пересмотрен 2014/2015 г.).
Пользователи протокола : акушеры-гинекологи, анестезиологи-реаниматологи.
Достоверность доказательств:
Уровень A (самый высокий уровень достоверности): рекомендации базируются на результатах систематических обзоров рандомизированных контролируемых исследований (РКИ) и обеспечивают наибольшую достоверность (Уровень 1а), тогда как рекомендации, базирующиеся на результатах отдельных РКИ обеспечивают более низкий уровень (Уровень 1b).
Уровень В: рекомендации базируются на результатах клинических исследований, но более низкого качества, чем РКИ. Сюда включаются когортные исследования (Уровень 2a и 2b) и исследования «случай-контроль» (Уровень 3a и 3b).
Уровень C: рекомендации базируются на результатах серии случаев или низкокачественных когортных исследований и исследований «случай-контроль» (без контрольной группы).
Уровень D: рекомендации базируются на мнении специалистов без четкой критической оценки или на знании физиологии.
Классификация
Клиническая классификация:
· х
роническая артериальная гипертензия
- гипертензия, которая существовала до беременности или выявлена до 20 недель беременности. Гипертензия сохраняется после 6 недель родов.
· г
естационная гипертензия
- возникает после 20 недели беременности, АД нормализуется в течение 6-8 недель послеродового периода.
· п
реэклампсия
-это гипертензия с манифестацией после 20 недель с протеинуриейболее 300 мг белка в суточной моче.
· т
яжёлая преэклампсия
- преэклампсия с тяжёлой артериальной гипертензией и/или с симптомами, и/или биохимическими и/или гематологическими нарушениями (сильная головная боль, нарушение зрения, боль в эпигастральной области и/или тошнота, рвота, отёк диска зрительного нерва, клонус, болезненность при пальпации печени, количество тромбоцитов ниже 100 x 106 г/л, повышение уровня печёночных ферментов).
· э
клампсия
-судорожное состояние, связанное с преэклампсией, значительной протеинурией (более 300 мг белка в суточной моче) с/без отклонениями в лабораторных показателях (креатинин,трансаминазы,билирубин,тромбоциты)
· HELLP синдром
- повышение активности печёночных ферментов, низкое количество тромбоцитов, микроангиопатическая гемолитическая анемия.
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез:
Жалобы:
· головная боль;
· тошнота, рвота;
· боли в эпигастрии, правом подреберье;
· отеки;
· снижение мочеотделения.
Анамнез:
в анамнезе возможно указание на наличие гипертензии вне беременности/или при предыдущих беременностях.
Физикальное обследование:
общий осмотр:
· артериальная гипертензия;
· отеки;
· протеинурия;
· нарушение зрения;
· рвота;
· клонус (судорожные подёргивания отдельных групп мышц);
· болезненность при пальпации печени.
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации
и
· сбор жалоб анамнеза заболевания и жизни;
· физикальное обследование (оценка состояния беременной, повышение АД, пульс);
· общий анализ крови с подсчетом тромбоцитов;
· количественное определение белка в разовых порциях мочи или суточная протеинурия;
· биохимический анализ крови (определение трансаминаз и билирубина, креатинин);
· кардиотокография плода, биофизический профиль плода, доплерометрия пупочной артерии.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации
и
по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· осмотр глазного дна при подозрении на внутримозговое кровоизлияние;
· УЗИ органов брюшной полости при подозрении на патологию печени, почек;
· ЭХО КГ при хронической артериальной гипертензии;
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование (АД);
· определение протеинурии (тест-полоски).
Инструментальные исследования:
· КТГ плода;
· Биопрофиль плода;
· Допплерометрия сосудов пуповины.
При наличии тяжелой гипертензии, преэклампсии обязателен мониторинг за состоянием внутриутробного плода. Кратность исследования определяется тяжестью гипертензии, наличием преэклампсии, данными предыдущего исследования оценки состояния плода.
Показания для консультации узких специалистов:
только при наличие показаний.
Лабораторная диагностика
Лабораторные исследования:
Количественное определение белка
в моче
:
· в разовой порции мочи - более 0,3 г/л;
· суточная протеинурия - протеинурия в суточной моче более 0,3 г\с.
Общий анализ крови с подсчетом тромбоцитов
- тромбоциты ниже 100 x 10 6 г/л;
Биохимический анализ крови
- повышение уровня печёночных ферментов более чем в 2 раза от нормы (АлАТ или АсАТ выше 70 МЕ/л при норме АСТ 0-30 МЕ/л, АЛТ 0-20 МЕ/л)
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица № 1.
Дифференциальная диагностика артериальной гипертензии у беременных
| Нозологические формы | Хроническая артериальная гипертензия | Гестационная гипертензия | Преэклампсия |
| Анамнез, АД | Существует до беременности | Возникает после 20 недель беременности | Возможно при предыдущей беременности, Возникает после 20 недель беременности |
| Протеинурия | Менее 0,3 г\л | Менее 0,3 г\л | Более 0,3 г\л |
| анализ крови (АСТ, АЛТ, билирубин, креатинин, уровень тромбоцитов) | Как правило в норме | Как правило в норме | Возможны снижения тромбоцитов ниже 100 x 106 г/л, повышение трансаминаз более чем в 2 раза, крайне редко НЕLLР-синдром. |
| Состояние внутриутробного плода | Чаще удовлетворительное | Чаще удовлетворительное | Возможна ЗВУР |
Лечение за рубежом
Пройти лечение в Корее, Израиле, Германии, США
Лечение за рубежом
Получить консультацию по медтуризму
Лечение
Цели лечения:
выявление беременных с артериальной гипертензией в т.ч. с преэклампсией, адекватный мониторинг в соответствии с тяжестью состояния беременной и внутриутробного плода, выбор оптимального срока и метода родоразрешения, для снижения материнской и неонатальной заболеваемости / смертности/инвалидизации.
Тактика лечения: гипотензивная терапия с целью стабилизации артериального давления на цифрах ниже 150/100 мм рт ст. При наличии хронической артериальной гипертензии с поражением органов-мишеней целевое артериальное давление ниже 140/90 мм рт ст. При тяжелой гестационной гипертензии, тяжелой преэклампсии показана противосудорожная терапия с использованием сульфата магния.
Ведение беременности при хронической артериальной гипертензии
:
Не проводить роды ранее 37 недель у женщин с хронической гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст., вне зависимости от проводимой гипотензивной терапии, с учетом состояния внутриутробного плода.
Для женщин с хронической гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст. после 37 недель, с антигипертензивнымлечением или без антигипертензивного лечения, сроки родов, материнские и внутриутробные показания должны решаться индивидуально.
Проводить роды женщинам с резистентной гипертензией вне зависимости от срока гестации.
Мониторинг плода при хронической гипертензии
Женщины с хронической гипертензией должны пройти ультразвуковое исследование роста плода и обследование объема околоплодных вод, а также доплерометрию пупочной артерии между 28-30 неделей и 32-34 неделей. Если результаты являются нормальными, то не надо повторять эти мероприятия после 34 недель, за исключением случаев других клинических показаний.
Женщины с хронической гипертензией должны проходить только кардиотокографию при аномальной активности плода.
Повторное полное обследование состояния плода по показаниям (КТГ, БПП)
Ведение беременности и родов при гестационной гипертензии.
| Степень гипертензии | Тяжелаягипертензия (160/110 мм.рт.ст. или выше) | ||
| Госпитализация | Нет | Да | Да (до АД 159/109 мм.рт.ст или ниже) |
| Лечение | Нет |
первоочередного лечения для поддержания: . диастолического артериального давления между 80-100 мм.рт.ст. . систолического артериального давления менее чем 150 мм.рт.ст |
Нифедипин или метилдопа перорально в качестве первоочередного лечения для поддержания: . диастолического артериального . систолического артериального |
| Измерение АД | Не более одного раза в неделю | По меньшей мере, два раза в день | По меньшей мере, четыре раза в день |
| Исследование на протеинурию |
При каждом посещении врача использовать количественное определение белка в разовой порции мочи или белка в суточной моче. |
При каждом посещении врача использовать количественное определение белка в разовой порции мочи или белка в суточной моче. |
Ежедневное использование количественного определения белка в разовой порции мочи или белка в суточной моче. |
| Анализ крови |
Только для рутинного пренатального ухода |
Анализ функции почек, полный анализ крови, трансаминаза, билирубина. Не проводить дальнейший анализ крови в случае отсутствия протеинурии в последующих посещениях врача |
Анализ при поступлении и наблюдение в течение недели: . функции почек, полный анализ крови, трансаминаза, билирубина. |
| Мониторинг плода |
УЗИ, биофизический профиль, ДПА пупочной артерии до 34 недель. В случае нормы повторные исследования по показаниям. КТГ при аномальной активности плода Повторное полное обследование состояния плода по показаниям (КТГ, БПП) |
При запланированном консервативном лечении тяжёлой гестационной гипертензии необходимо При нормальных показателях КТГ один раз в неделю. . вагинальное кровотечение . боль в животе Биометрия, определение ИАЖ, ДПА не чаще, чем каждые 2 недели. Роды и мониторинга плодадолжны быть запланированы |
|
|
Сроки родоразрешения: Не обеспечивать роды до 37 недель женщинам с гестационной гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст., с антигипертензивным лечением или без него. Для женщин с гестационной гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст. после 37 недель с антигипертензивным лечением или без него, сроки родов, материнские и внутриутробные показания должны решаться индивидуально. Обеспечить роды женщинам с резистентной (устойчивой)гестационной гипертензией после завершения курса кортикостероидами (при необходимости). |
|||
|
Интранатальная помощь Ведение второго этапа родов |
|||
Ведение беременности и родов при преэклампсии
| Степень гипертензии | Легкая гипертензия (140/90 до 149/99мм.рт.ст.) | Умеренная гипертензия (150/100 до 159/109мм.рт.ст.) | Тяжелая гипертензия (160/110 мм.рт.ст. или выше) |
| Госпитализация | да | Да | Да |
| Лечение | Нет |
Метилдопа перорально в качестве первоочередного лечения для поддержания: . диастолического артериального давления между 80-100 мм.рт.ст. . систолического артериального давления менее чем 150 мм.рт.ст |
Нифедипин или метилдопа перорально в качестве первоочередного лечения для поддержания: . диастолического артериального давления между 80-100 мм.рт.ст. . систолического артериального давления менее чем 150 мм.рт.ст |
| Измерение АД | По меньшей мере, 4 раза в день | Более 4 раз в день, в зависимости от клинического состояния | |
| Исследование на протеинурию |
Не повторять количественный анализ протеинурии |
Не повторять количественный анализ протеинурии | |
| Анализ крови |
Наблюдение с использование следующих анализов два раза в неделю: . функции почек, полный анализ крови, трансаминаза, билирубина |
Наблюдение с использование следующих анализов три раза в неделю: . функции почек, полный анализ крови, трансаминаза, билирубина |
Наблюдение с использование следующих анализов три раза в неделю: . функции почек, полный анализ крови, трансаминаза, билирубина |
| Мониторинг плода |
При запланированном консервативном лечении необходимо . УЗИ, биофизический профиль, ДПА пупочной артерии При нормальных показателях КТГ один раз в неделю. Показания для повторного КТГ: . изменения в движении плода . вагинальное кровотечение . боль в животе . ухудшение материнского состояния Биометрия, определение ИАЖ, ДПА не чаще, чем каждые 2 недели. Роды и мониторинга плода должны быть запланированы |
||
|
Сроки родоразрешения: Возможно пролонгирование беременности до 34 недель, при тяжелой преэклампсии, при выполнении следующих условий: · тяжёлая гипертензия поддается лечению · не нарастает тромбоцитопения, не увеличиваются АЛТ, АСТ · не ухудшается состояние внутриутробного плода · нет симптомов органной недостаточности · нет HELLP-синдрома Клинические и лабораторные критерии необходимости элективных родов до 34 недель должны быть тщательно задокументированы. Беременные с тяжелой преэклампсией родоразрешаются в течение 24-48 часов. Предложить роды женщинам с преэклампсией и умеренной или легкой гипертензией на 34-36 недели, в зависимости от материнского и внутриутробного состояния, факторов риска и наличия неонатальной интенсивной терапии. |
|||
|
Интранатальная помощь Артериальное давление во время родов необходимо измерять: . 1 раз в час у женщин с легкой или умеренной гипертензией . непрерывный мониторинг у женщин с тяжёлой гипертензией. продолжать гипотензивную терапию во время родов. Гематологический и биохимический мониторинг по показаниям Медицинская помощь во время эпидуральной анальгезии Предварительно не загружать женщин с тяжелой преэклампсией жидкостями, вводимыми внутривенно до установления низкой дозы эпидуральной анальгезии и комбинированной спинальной эпидуральной анальгезии. Ведение второго периода родов Не ограничивать продолжительность второго периода родов: . у женщин со стабильно легкой или умеренной гипертензией . если артериальное давление регулируется в рамках допустимых пределах у женщин с тяжёлой гипертензией. Рекомендуются оперативные роды (кесарево сечение, акушерские щипцы, вакуум-экстракция) на втором периоде родов для женщин с тяжёлой гипертензией, чья гипертензия не поддалась первоначальному лечению. |
|||
| Кесарево сечение в сравнении со стимуляцией родов выбрать метод родов для женщин с тяжёлой гипертензией, тяжёлой преэклампсией или эклампсией в зависимости от клинических показаний и согласия женщины | |||
|
Баланс жидкости и увеличение объема Не использовать увеличение объема при инфузонной терапии у женщин с тяжёлой преэклампсией, за исключением случаев, когда гидралазин является пренатальным гипотензивным средством. У женщин с тяжёлой преэклампсией ограничить введение жидкости до 80 мл/час, за исключением случаев потери жидкости (например, кровотечение). |
|||
Медикаментозное лечение:
Противосудорожные препараты при тяжелой гипертензии/тяжелой преэклампсии:
Необходимо рассмотреть вопрос о введении сульфата магния внутривенно женщинам с тяжёлой преэклампсией в условиях интенсивной терапии, если у женщины запланированы роды в течение 24 часов.
При рассмотрении возможности лечения сульфатом магния нужно учитывать следующие особенности тяжелой преэклампсии:
Тяжёлой гипертензии и протеинурия, или легкая или умеренная гипертензия и протеинурия с одним или более:
· симптомами сильной головной боли;
· проблемами со зрением, таких, как затемнение или мигание перед глазами;
· сильная боль под ребрами или рвота;
· отек диска зрительного нерва;
· признаки сокращения мышц (3 ритма);
· чувствительность печени при пальпации;
· синдром HELLP;
· падение количества тромбоцитов ниже 100 × 10 9 на каждый литр;
· нарушение печеночных ферментов.
Использовать следующий режим введения сульфата магния:
· нагрузочная доза 4 г следует вводить внутривенно в течение 5 минут с последующим введением 1г/час в течение 24 часов;
· магния сульфата - 25% 16-20 мл внутривенно в течение 5 минут с последующим введением поддерживающей дозы в/в, из расчета 1 г/час сухого вещества в течение 24 часов. При наличии судорог вводится дополнительная доза 2-4 г сухого вещества в течение 5 минут;
Гипотензивные препараты
:
· α-адреномиметики - метилдопа;
· β-блокаторы - атенолол, небиволол;
· α и β-блокаторы - лабеталол (после регистрации в РК);
· блокаторы кальциевых каналов - нифедипин;
· α-адреноблокаторы - урапидил;
· периферические вазодилататоры - гидралазин (после регистрации в РК).
Гипотензивная терапия назначается в зависимости от тяжести гипертензии индивидуально!
Кортикостероиды.
При необходимости родоразрешения в сроке 24-34 недели показано:
· дексаметазон 6 мг в/м каждые 12 часов №4;
· или бетаметазона12 мг в/м каждые 24 часа №2.
Рассмотреть использование дексаметазона/бетаметазона при родоразрешении со сроком беременности между 35 и 36 недель.
Немедикаментозное лечение:
При хронической артериальной гипертензии -
соблюдать диетический низкий уровень потребления натрия за счет сокращения, либо за счет замены поваренной соли.
Другие виды лечения : нет.
Хирургическое вмешательство: нет
Индикаторы эффективности лечения:
· снижение систолического и/или диастолического АД/достижение целевого уровня АД;
· отсутствие гипертонических кризов;
- сохранение/улучшение качества жизни
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной госпитализации:
· преэклампсия с артериальной гипертензией любой степени;
· тяжелая гипертензия.
Показания для плановой госпитализации:
· умеренная гипертензия.
Профилактика
Профилактические мероприятия
Снижение рисков гипертензивных нарушений во время беременности.
Консультирование по тревожным признакам:
· сильная головная боль;
· проблемы со зрением, такие как затемнение и мелькание перед глазами;
· сильная боль в подреберье;
· рвота;
· внезапные отеки лица, рук или ног.
Прием ацетилсалициловой кислоты:
· женщинам с высоким риском развития преэклампсии показан прием 75 мг ацетилсалициловой кислоты ежедневно с 12 недель до родов.
Беременные женщины с высоким риском развития преэклампсии:
· гипертензивное заболевание во время предыдущей беременности;
· хроническое заболевание почек;
· аутоиммунные заболевания, такие как системная красная волчанка или антифосфолипидный синдром;
· диабеты 1 или 2 типа;
· хроническая гипертензия;
· женщинам с одним и более умеренным фактором риска развития преэклампсии рекомендовать 75 мг ацетилсалициловой кислоты ежедневно с 12 до родов недель беременности;
Факторы, указывающие на умеренный риск:
· первая беременность;
· возраст 40 лет или старше;
· интервал между беременностями более 10 лет;
· ИМТ 35 кг/м² или более на первом приеме;
· отягощенный семейный анамнез по преэклампсии;
· многоплодная беременность.
Дальнейшее ведение:
Женщинам с хронической гипертензией
после родов необходимо:
· поддерживать артериальное давление ниже 140/90 мм.рт.ст.;
· продолжать пренатальное гипотензивное лечение;
· при необходимости пересмотреть гипотензивную терапию через 2 недели после родов;
· если женщина принимала препарат метилдопа для лечения хронической гипертензии во время беременности, необходимо прекратить принимать его в течение 2 дней после родов, и возобновить гипотензивное лечение, которое принималось до беременности.
· через 6-8 недель после родов предоставить медицинское заключение об артериальной гипертензии.
Планирование последующей беременности
· прекратить гипотензивное лечение женщин, принимающих ингибиторы АПФ или БРА, если у них обнаружена беременность (желательно в течение первых 2 дней) и предложить альтернативные варианты;
Женщинам с гестационной гипертензией
после родов:
· измерять артериальное давление ежедневно;
· рассмотреть вопрос о сокращении гипотензивного лечения, если артериальное давление падает ниже 140/90 мм.рт.ст.;
· если женщина принимала метилдопу для лечения гестационной гипертензии во время беременности, необходимо прекратить принимать его в течение 2 дней после родов;
· женщинам с гестационной гипертензией, которые не получали гипотензивное лечение и родившие ребенка, начать антигипертензивное лечение, если их артериальное давление выше 149/99 мм.рт.ст.;
· предоставить женщинам, страдавшим гестационной гипертензией и продолжавшим получать гипотензивное лечение, через 2 недели после перехода на общественный (внебольничный) уход медицинское заключение;
· через 6-8 недель после родов предоставить медицинское заключение об гестационной гипертензии.
· если гипертензия сохраняется в течении 6-8 недель, то показана консультация специалиста по гипертензивным состояниям (кардиолог).
Послеродовое обследование, наблюдение и лечение
Преэклампсия.
Женщинам с преэклампсией, которые не получали гипотензивное лечение, в послеродовом периоде необходимо проводить контроль артериального давления:
· по меньшей мере, 4 раза в день, когда женщина находится в стационаре
· если у женщины на 3-5 день АД было повышенным, то в последующем необходим контроль АД через день до достижения нормального уровня.
· женщинам с преэклампсией, которые не получали антигипертензивное лечение и родившим ребенка необходимо начать антигипертензивное лечение, если артериальное давление 150/100 мм.рт.ст. или выше.
При каждом измерении АД уточнять жалобы о сильной головной боли и боли в эпигастрии.
Женщинам с преэклампсией, которые получали гипотензивное лечение необходимо измерять артериальное давление:
· по меньшей мере, 4 раза в день, когда женщина находится на стационаре, каждые 1-2 дня до 2 недель после выписки из стационара.
Женщинам с преэклампсией, которые получали гипотензивное лечение:
· продолжать пренатальное гипотензивное лечение.
· рассмотреть вопрос о сокращении антигипертензивного лечения, если их артериальное давление падает ниже 140/90 мм.рт.ст.
· сократить гипотензивное лечение, если их артериальное давление падает ниже 130/80 мм.рт.ст.
Если женщина принимала метилдопу для лечения преэклампсии, необходимо прекратить принятие этого препарата в течение 2 дней после родов.
Критерии выписки:
· никаких симптомов преэклампсии;
· уровень артериального давления с лечением или без него 149/99 мм.рт.ст. или ниже;
· улучшенные или стабильные результаты анализа крови.
При выписке даются рекомендации включающие:
· контроль артериального давления, коррекция гипотензивной терапии
· самостоятельный мониторинг симптомов
· повторные осмотры через 2, 6-8 недель после родов. При сохраняющейся гипертензии осмотр специалиста по гипертензивным состояниям
Гематологический и биохимический мониторинг
Женщинам с преэклампсией на фоне легкой или умеренной гипертензии необходимо:
· измерять количество тромбоцитов, трансаминаз и креатинина сыворотки крови в течении 48-72 часов после родов;
· при нормальных результатах повторное исследование не показано;
· если биохимические и гематологические показатели улучшаются, но остаются в пределах аномальной нормы, то необходимо повторить измерение количества тромбоцитов, трансаминаз или креатинина сыворотки крови по клиническим показаниям во время послеродового обследования (6-8 недель после родов);
· если биохимические и гематологические показатели не улучшаются по отношению к нормам беременности, то необходимо повторить измерение количества тромбоцитов, трансаминаз или креатинина сыворотки крови по клиническим показаниям;
· женщинам с преэклампсией необходимо пройти мочевой индикаторный анализ при послеродовом обследовании (6-8 неделя после родов);
· в послеродовом периоде, если креатинин находится в пределах нормы, не надо измерять баланс жидкости;
· женщинам с преэклампсией с сохраняющейся протеинурией в послеродовом периоде (6-8 недель после родов), назначается дополнительное обследование функции почек и направление к нефрологу через 3 месяца после родов.
Консультации и последующий уход
Долгосрочный риск сердечнососудистых заболеваний
Сказать женщинам, у которых была гестационная гипертензия или преэклампсия, и их лечащим врачам, что эти заболевания связаны с повышенным риском развития высокого артериального давления и их последствиями в дальнейшей жизни.
Тромбофилия и риск преэклампсии
Не следует рутинно делать скрининг для выявления тромбофилии женщинам, у которых была преэклампсия.
Риск повторения гипертензивных нарушений во время беременности
Информировать женщин, имевших гестационную гипертензию, что их риск развития:
· гестационной гипертензии в будущем примерно колеблется от 1 из 6 (16%) беременностей до 1 из 2 (47%) беременностей;
· преэклампсии в будущем примерно колеблется от 1 из 50 (2%) до 1 из 14 (7%) беременностей;
Сказать женщинам, имевшим преэклампсию, что их риск развития:
· гестационной гипертензии в будущем примерно колеблется от 1 из 8 (13%) беременностей до 1 из 2 (53%) беременностей;
· преэклампсии в будущем примерно составляет 1 из 6 (16%) беременностей;
· преэклампсии в будущем примерно составляет 1 из 4 (25%) беременностей, если их преэклампсия была осложнена тяжелой преэклампсией, синдромом HELLP или эклампсией, приведшей к преждевременным родам до 34 недель, и примерно 1 из 2 (55%) беременностей, если эклампсия привела к преждевременным родам до 28 недель.
Интервал между беременностями и повторение гипертензивных нарушений во время беременности:
· у женщин, имевших преэклампсию, риск повторения гипертензивных нарушений во время беременности возрастает при интервале между беременностями более 10 лет;
· индекс массы тела и повторение гипертензивных нарушений во время беременности: Посоветовать женщинам с ИМТ 30 и более, имевшим преэклампсию, достигнуть и поддерживать индекс массы тела в пределах нормы.
Информация
Источники и литература
- Протоколы заседаний Экспертного совета РЦРЗ МЗСР РК, 2015
- Список использованной литературы: 1) Hypertension in pregnancy: the management of hypertensive disorders during pregnancy National Collaborating Centre for Women’s and Children’s Health, Commissioned by the National Institute for Health and Clinical Excellence (NICE),August 2010 (revised reprint January 2011). 2) Atallah A. N., Hofmeyr G. J., Duley L. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems (Cochrane review). In: The Cochrane. 3) Management of Eclampsia.RCOG Guidelines. 4) Management of severe preeclampsia and eclampsia. Clinical Resource Efficiency Support Team 5) Pre–eclampsia - study group recommendations. RCOG Guidelines. 6) Sibai B. M., Spinnato J. A., Watson D. L., Hill G. A., Anderson G. D. Pregnancy outcome in 303
Информация
Список разработчиков протокола с указание квалификационных данных:
1) Сакиева Ханшайым Жарасовна - доктор медицинских наук, профессор РГП на ПХВ «Западно-казахстанский государственный медицинский университет имени М. Оспанова».
2) Патсаев Талгат Анапиевич - доктор медицинских наук «Научный центр акушерства, гинекологии и перинатологии», заведующий операционным блоком.
3) Ан Зоя Николаевна - АО «Национальный научный центр материнства и детства» врач акушер-гинеколог.
4) Бапаева Гаури Биллахановна - руководитель отдела науки, АО «Национальный научный центр материнства и детства».
5) Искаков Серик Саятович - факультет усовершенствования врачей, Медицинский университет «Астана».
6) Ли Сергей Юрьевич - врач акушер-гинеколог, АО «Национальный научный центр материнства и детства».
7) Шиканова Светлана Юрьевна - кандидат медицинских наук РГП на ПХВ «Западно-казахстанский государственный медицинский университет имени М. Оспанова», руководитель кафедры акушерства и гинекологии №1
8) Гурцкая Гульнара Марсовна - кандидат медицинских наук, доцент кафедры общей фармакологии АО "Медицинский университет Астана", врач клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Ахмедьянова Гайныл Угубаевна кандидат медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии АО «Медицинский университет Астана».
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
_______________________________________________________________________________
Приложение 1
Амбулаторное измерение уровня АД
При измерении АД на приеме у врача, необходимо соблюдать следующие меры:
· позволить пациенту посидеть в течение 3-5 минут перед началом процедуры измерения уровня АД.
· АД следует измерять по меньшей мере двукратно, с интервалом 1-2 минуты между измерениями; если полученные результаты сильно различаются, выполняют третье измерение АД. Учитывайте среднее значение уровня АД, при необходимости.
· При нарушении ритма (например, мерцательной аритмии/фибрилляции предсердий) для большей точности должны выполняться повторные измерения АД.
· Используйте манжету стандартного размера (12-13 см в ширину и 35 см в длину), но имейте в запасе манжету большего и меньшего размеров для очень толстых рук (окружности плеча более 32 см) или очень худых рук, соответственно).
· Манжета должна располагаться на уровне сердца, при любом положении пациента.
· При аускультативном методе, для выявления систолического или диастолического АД, используются I (появление) и V (исчезновение) фазы тонов Короткова, соответственно.
· В данном случае зафиксируйте наиболее высокое показание АД одной из рук. При первом визите больного следует измерить АД на обеих руках для определения возможных различий.
· У пациентов пожилого возраста, больных диабетом или другими заболеваниями следует измерить АД также в положении стоя, через 1, 3 и 5 минут после вставания с целью выявления ортостатической гипотензии.
· При стандартном измерении АД, после второго измерения, также оценивается частота сердечных сокращений путем пальпации, при положении пациента сидя (в течение по крайней мере 30 секунд).
_________________________________________________________________________________
Алгоритмы оказания медицинской помощи при гипертензивных состояниях
Алгоритм №1: Информирование по снижению рисков гипертензивных заболеваний во время беременности
Алгоритм №3 Хроническая гипертензия
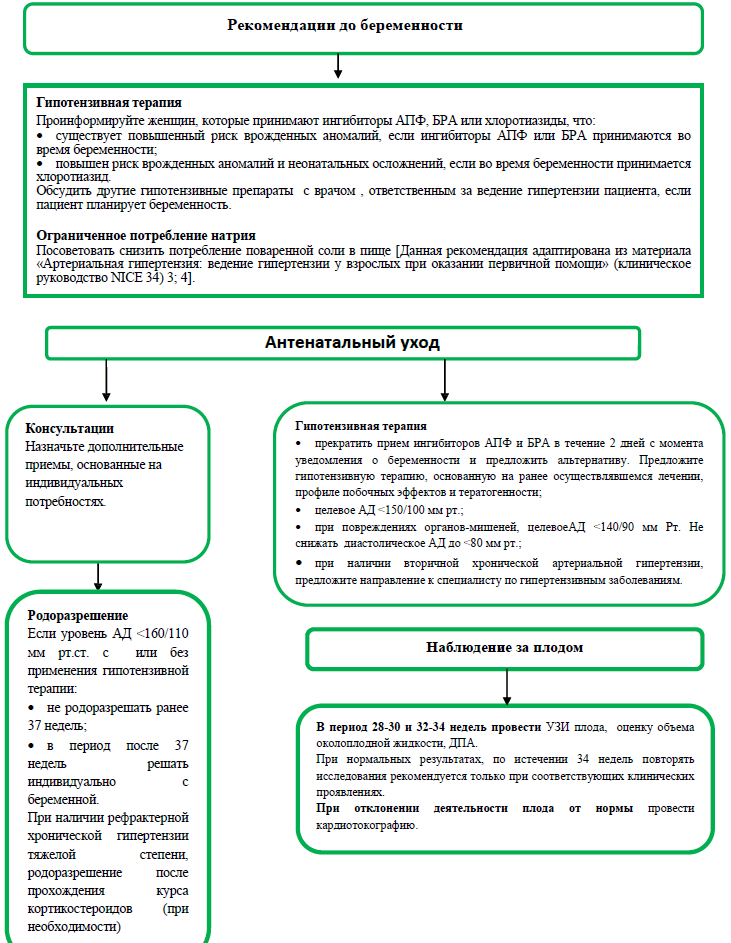

Алгоритм №4 Гипертензия у беременных/гестационная гипертензия

# Предложите лечение другими препаратами помимо лабеталол † только после рассмотрения профиля побочных эффектов женщины, плода и новорожденного. В качестве альтернативы можно включить такие препараты, как метилдопа † и нифедипин †. † Смотрите в КР по противопоказаниям и особым предупреждениям о время беременности и в периодлактации.

Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
17484 0
Артериальная гипертония относится к числу основных причин сердечно-сосудистой смертности и распространенность ее среди населения, согласно современным критериям, составляет около 50%. Опасность вынашивания беременности на фоне гипертонической болезни определяется риском развития сочетанного гестоза. Последствиями этого осложнения могут быть нарушения мозгового кровообращения, отек легких, отслойка сетчатки, хроническая и острая почечная недостаточность.
В результате нарушения маточно-плацентарного кровотока на фоне сосудистого спазма может развиться внутриутробная гипоксия, гипотрофия плода, прерывание беременности, преждевременная отслойка нормально расположенной плаценты. Гестоз осложняет гипертоническую болезнь в 20—90% случаев, течение такого сочетанного гестоза характеризуется еще большим повышением АД, рефрактерным к проводимой гипотензивной терапии, и умеренно выраженным отечным и протеинурическим синдромом.
Наблюдается два варианта течения гипертонической болезни на фоне беременности: у части больных определяется нормокинетический тип кровообращения, у другой - гипокинетический. Центральная гемодинамика при этом состоянии характеризуется снижением минутного объема сердца, повышением общего периферического сопротивления. Данные изменения обусловлены возрастанием активности прессорных веществ у беременных женщин на фоне гипертонической болезни: увеличивается содержание ренина, ангиотензина II, простагландинов F2A в крови (И. М. Меллина, 1992).
Для оценки риска пролонгирования беременности на фоне гипертонической болезни необходимо в ранние сроки беременности определить тяжесть гипертонической болезни. Для этого используют классификацию ВОЗ (1999):
Таблица 1
Классификация артериальной гипертонии по уровню АД (ВОЗ - МОГ, 1999)
|
Систолическое (мм рт. ст.) |
Диастолическое (мм рт. ст.) |
|
|
Оптимальное | ||
|
Нормальное артериальное давление | ||
|
Повышенное нормальное артериальное давление | ||
|
Гипертония: | ||
|
пограничная | ||
|
1-я степень (мягкая) | ||
|
2-я степень (умеренная) | ||
|
3-я степень (тяжелая) | ||
|
Систолическая гипертония | ||
|
Пограничная |
I группа риска: беременность допустима при гипертонической болезни I степени - мягкой гипертензии, если в ранние сроки наблюдается гипотензивное влияние беременности.
II группа риска: беременность условно допустима у женщин с I и II степенях гипертонической болезни, при отсутствии гипотензивного влияния беременности в I триместре; необходимо постоянное наблюдение специалиста и лечение во время беременности.
III группа риска: беременность категорически противопоказана при умеренной и тяжелой гипертензии, злокачественном течении гипертонической болезни.
Кроме того, показаниями к прерыванию беременности являются прогрессирование органных поражений при III стадии болезни, повторные гипертонические кризы во время беременности, тяжелые формы гестоза, тяжелая внутриутробная гипоксия или гипотрофия плода.
Беременным с гипертонической болезнью необходимо квалифицированное лечение, в первую очередь - коррекция гипертензии с учетом патогенетических особенностей артериальной гипертензии у беременных (применение средств, снижающих общее периферическое сопротивление, и не влияющих на минутный объем сердца). Учитывается также возможное отрицательное влияние гипотензивных препаратов на маточно-плацентарный кровоток и плод, на сократительную деятельность матки. Терапия должна быть дифференцированной в зависимости от типа гемодинамики.
Основными группами препаратов, применяемых для лечения гипертонической болезни , являются следующие:
β-адреноблокаторы снижают периферическое сосудистое сопротивление, снижают симпатическую иннервацию, уменьшают уровень ренина на 60%. Учитывая их способность понижать также сердечный выброс на 15-20%, при беременности их применение должно быть ограничено у женщин с гипокинетическим типом гемодинамики. Кроме того, пропранолол может вызвать угрозу прерывания беременности. Для лечения артериальной гипертензии при беременности могут применяться также α-адреноблокаторы (минипресс, прозазин).
Антагонисты кальция обладают вазодилятирующим действием на периферические артерии, снижают общее периферическое сопротивление и систолическое АД, уменьшают потребность миокарда в кислороде.
Ингибиторы ангиотензинпревращающего фермента оказывают гипотензивный эффект, снижая концентрацию ангиотензина II, альдостерона с повышением натрийуреза, увеличением содержания брадикининов и простагландинов с последующей релаксацией гладких мышц сосудов. Однако эти эффективные препараты могут применяться только после родоразрешения, так как при беременности они противопоказаны из-за возможного поражения или гибели плода. Беременность является противопоказанием еще к одной новой группе гипотензивных препаратов - антагонистов ангиотензина-II с очень низким риском побочных эффектов. Нежелательно применение во время беременности резерпина, вызывающего так называемый резерпиновый симптомокомплекс у плода.
Наиболее безопасными гипотензивными препаратами, применяемыми при беременности, считаются допегит (метилдофа), клофелин, апрессин.
С осторожностью назначаются при беременности диуретики - только при условии отсутствия гиповолемии. Петлевые диуретики - фуросемид, урегит, буринекс - оказывают сильный и непродолжительный по времени мочегонный эффект и используются в ургентных ситуациях.
Из кортикальных диуретиков предпочтительнее арифон, оказывающий натрийуретический эффект и вызывающий периферическую вазодилятацию без изменения сердечного выброса и числа сердечных сокращений.
Калийсберегающие диуретики снижают давление за счет снижения объема плазмы и внеклеточной жидкости, также может снижаться сердечный выброс.
Дифференцированный подход к назначению гипотензивной терапии предложен А. П. Зильбером и Е. М. Шифманом.
Для быстрого снижения АД или купирования гипертонического криза применяются:
- внутривенное введение дибазола (2-8 мл 1% раствора), магния сульфата 10-20 мл 25% раствора, эуфиллина (10 мл 2,4% раствора);
- внутривенное или внутримышечное введение клофелина (0,5-1 мл 0,01% раствора), ганглиоблокаторов - пентамина до 1 мл 5% раствора дробно;
- хороший и быстрый эффект дает сублингвальное применение порошка, приготовленного из таблеток: клофелина (0,075-0,15 мг), анаприлина (20-40 мг), нифедипина (10-20 мг);
- с седативной целью вводятся сибазон (10 мг), дроперидол (2-4 мл 0,25% раствора), аминазин (до 1 мл 2,5% раствора дробно);
- при очень высоком АД, не поддающемся коррекции указанными средствами, переходят на внутривенное капельное введение перлинганита, нанипрусса или изокета (при их отсутствии возможно применение 1% спиртового раствора нитроглицерина, разведенного на 200 мл физиологического раствора). Введение этих препаратов осуществляют под строгим контролем АД, начиная с минимальной скорости (5-10 капель в минуту), постепенно увеличивая скорость до достижения оптимального уровня АД.
Кроме гипотензивных препаратов в комплекс терапии артериальной гипертензии должны входить препараты, улучшающие микроциркуляцию (реополиглюкин, курантил). Гепаринотерапия при гипертонической болезни проводится ограниченно (только при АДсист., не превышающем 180 мм рт. ст.), учитывая возможность развития кровоизлияний. С целью подавления синтеза тромбоксана назначается аспирин в малых дозах.
Необходимо отметить, что при гестозе, как правило, выявляется гиповолемия, дефицит ОЦК, обусловленный повышением проницаемости капилляров и выходом жидкости в интерстиций. Напротив, гипертоническая болезнь чаще может сопровождаться нормальным или повышенным уровнем внутрисосудистой жидкости. Поэтому к вопросу коррекции ОЦК надо подходить дифференцированно: в случае гиповолемии, подтвержденной низким уровнем ЦВД, назначаются плазмозамещающие растворы; при высоком ЦВД и сниженном диурезе обосновано назначение диуретиков.
Родоразрешение при доношенной беременности у больных с гипертонической болезнью проводится через естественные родовые пути при I и II стадиях заболевания и возможности хорошей коррекции АД. Целесообразно роды проводить в условиях максимального обезболивания, оптимально - с применением эпидуральной анестезии.
Показаниями к абдоминальному родоразрешению при доношенной беременности у этого контингента больных являются: III стадия гипертонической болезни, некоррегируемая гипертензия (даже при I стадии заболевания), тяжелый гестоз, внутриутробная гипоксия плода, соответствующая акушерская ситуация.
Лысенков С.П., Мясникова В.В., Пономарев В.В.
Неотложные состояния и анестезия в акушерстве. Клиническая патофизиология и фармакотерапия
2. Гипертоническая болезнь и беременность. Ведение беременности и родов. Гипертоническая болезнь (гб) и беремнность.
ГБ – это заболевание, ведущим признаком которого является артериальная гипертензия (ГТ) неясной этиологии.
Причины.
Неврогенная теория Ланга – Мясникова
Избыточное потребление NaCl
Мембранопатия (Постнов): дефект транспорта ионов калия, натрия, кальция, магния. Это ведет к повышению концентрации кальция, что провоцирует спазм гладких мышц. Это ведет к увеличению ОПС + спазм кардиомиоцитов, в результате – увеличение МОС.
ГБ осложняет беременность, является причиной преждевременных родов и перинатальной смертности плода. С ней связано 20 – 33 % случаев материнской смертности.
Повышение АД – основное клиническое проявление ГБ и признакразличных вариантов симптоматических гипертензий, в том числе заболеваний почек и ЖВС, ПТБ и др.
Для оценки величины АД рассматривают сист. и диаст. давление. О диаст. давлении судят не по исчезновению, а по приглушению тонов Короткова, что более соответствует прямому измерению.
Для оценки давления нужно его измерить 2 – 3 раза на обеих руках через 5 – 10 минут. Наиболее достоверным является наименьшее давление. Дело в том, что повышение АД является реакцией самой женщиной на сам процесс измерения давления, на присутствие врача, на госпитализацию (если измерение АД идет в приемном покое). Но постепенно она успокаивается и АД приближается к обычному.
В связи с редко встречающейся асимметрией измерять АД нужно на обеих руках, в стационаре 2 раза в сутки (утром ивечером), и в одном и том же положении (лежа или сидя).
У небеременных женщин считается:
Повышение АД – 160/95 и выше
Переходное 140/90 – 159/94.
Убеременных женщин осложнения, зависящие от ГБ, ничинают проявляться при более низких давлениях повышенное Ад – свыше 140/90 – 130/80 мм рт ст.
При наличии до беременности АГ повышенным считается увеличение сист. АД на 30 мм рт ст, диаст. АД на 15 мм рт ст такой уровень АД должен быть зарегистрирован дважды с интурвалом не менее 6 часов. ГБ может быть у женщин до беременности – устанавливается при сборе анамнеза, но может быть и впервые выявлена во время беременности. Беременнность для многих женщин является своеобразным стрессом, сопровождающимися разнообразными реакциями, в том числе и соссудистыми.
Предрасполагающие факторы.
Наследственность и ОГА – гестоз
Тяжелая форма ПТБ при предыдущей беременности
Нефропатия III
Эклампсия
Патогенез.
ГБ и стабилизация ГТ у больных связаны с нарушением центральной нервной деятельности и нервно-гуморальных реакций. В клинике применяется классификация ГБ (Мясников):
1 ст. фаза А – латентная. Предгипертоническая. Наблюдается лишь тенденция к повышению АД под воздействием эмоций, холода и некоторых факторов. Это еще не болезнь, гипереактивность на фоне выраженных нефропатических реакций.
Фаза Б – транзиторная - повышение АД нестойкое и кратковрменное. Под влиянием покоя, режима питения, лечения или без видимых причин АД нормализуется, исчезают все симптомы болезни.обратимая стадия.
2 ст. Фаза А – неустойчивая. Лабильность постоянно повышенного АД. При лечении возможно обратное развитие.
Фаза Б – устойчивая. АД стабильно повышено, но сохраняется функциональный характер болезни, т. к. нет грубых анатомических изменений органов.
3 ст. Фаза А – компенсированная. АД стойко повышено, выражены дистрофические и фиброзно-склеротические изменения органов и тканей из-за артериологиалиноза и артериолонекроза + присоединение атеросклероза крупных сосудов мозга, сердца, почек. Однако функция органов в значительной мере компенсирована.
Фаза Б – декомпенсированная. Стойкое повышение АД, тяжелое нарушение функционального состояния внутренних органов. Больные полностью нетрудоспособны. У беременных ГБ-3отмечается чрезвычайно редко. Это обусловлено:
Беременность возможно не наступает
Применение новых эффективных средств лечения ГБ,
По классификации Мясникова.
Доброкачественная ГБ
Злокачественная ГБ (3%)
При окклюзионных поражениях почечных артерий 30 %
Хронический гломерулонефрит 21,9 %
Хронический пиелонефрит 13,7 %
Определяющие критерии злокачественности ГБ (Арабидзе):
Крайнее повышение АД (свыше 220/130 мм рт ст)
Тяжелое поражение глазного дна (ретинопатия)
Кровоизлияния и экссудат в сетчатке
Органические изменения в почках, нередко сочетаются с их недостаточностью.
Сопутствующие критерии злокачественности ГТ (Арабидзе):
Гипертоническая энцефалопатия
Острая левожелудочковая недостаточность
Микроангиопатическая гемолитическая анемия.
АД колеблется в течение беременности: повышается в начале и в конце беременности и снижается в середине беременности, во время беременности течение ГБ усугубляется (беременность способствует повышению и стабилизации АД). В течение беременности могут происходить резкие обострения или кризы. Гипертонические кризы являются ""сгустком"" всех симптомов. Кризы развиваются неожиданно на фоне благополучного состояния беременной: резкое повышение АД, головокружение, тошнота, рвота, шум в ушах, мелькание мушек, появление красных пятен на лице и груди. После криза – протеинурия, поэтому необходимо дифференцировать криз с ПТБ, в частности, с преэклампсией.
Объективно.
Боли в подложечной области кардио-невротического характера.
На ЭКГ признаков коронарной недостаточности нет.
В 30 % случаев – гипертрофия левого желудочка (ЭКГ).
Редко – систолический шум на верхушке и акцент II тона на аорте (при более легких степенях ГБ без выраженных органических изменений в сердце).
Церебральная патология:
Головная боль в затылочной области, начинается по утрам, затем постепенно проходит.
Головокружения – усиливаются или исчезают при волнении.
Признаки невроза:
Повышенная возбудимость
Сердцебиения
Головные боли
Колющие, щемящие, тупые боли в области сердца
Лабильность АД
Гиперемия кожи лица и верхней половины тела
потливость
У 50 % больных с ГБ – изменение сосудов глазного дна:
У большинства по типу гипертонической ангиопатии (равномерное сужение артериол сетчатки и расширение вен)
Реже – симптом Солюса (артериовенозный перекрест), симптом Твиста (извилистость вен вокруг желтого пятна), признаки артериосклероза сосудов сетчатки
Редко – гипертоническая ретинопатия (отечность и кровоизлияния в сетчатку), это имеет прогностическое значение для сохранения беременности, т. к. здесь резко ухудшается зрение.
По состоянию глазного дна судят об эффективности проводимой терапии.
Во 2 стадии ГБ – снижение почечного кровотока
Микропротеинурия (менее 0,5 г/л) (при развитии нефроангиосклероза (редко))
Микрогематурия
Нет ХПН и нарушения концентрационной функции почек.
ПТБ различной степени тяжести вплоть до эклампсии – 36 %. Появляется на 24 – 26 неделе (рано). Сопровождается преобладанием гипертензивного синдрома с умеренно выраженными отеками и протеинурией. Но если отеков и протеинурии нет, то больше оснований предполагать развитие обострения ГБ.
Во второй половине беременности возможны:
Самопроизвольный аборт 5,5 %
Преждевременные роды 23 %
Внутриутробная гибель плода в 26 – 35 недель 2,6 %
Может быть эклампсия
ПОНРП, кровотечения в 3 и 4 периодах
Слабость родовых сил, несвоевременное излитие вод
Асфиксия плода
Ведение беременных (вместе с терапевтом).
ранняя явка до 12 недель
выделение женщин с ГБ в группу повышенного риска. Риск для женщины и плода в отношении прогрессирования и осложнения заболевания и в отношении беременности.
Степень риска зависит от:
стадии заболевания
формы заболевания
особенностей течения ГБ, влияющих на здоровье женщины и условия внутриутробного существования плода.
3 степени риска:
1 степень – минимальная. Осложнения беременности возникают не более чем у 20 % женщин. Беременность ухудшает течение заболевания (менее 20 %). Соответствует 1 степени ГБ.
2 степень – выраженная. Соответствует 2 А степени ГБ. В 20 – 50 % возникают осложнения беременности:
Самопроизвольный аборт
Преждевременные роды
Гипотрофия
Ухудшение течения заболевания во время беременности или после родов более чем у 20 % женщин.
3 степень – максимальная. Соответствует ГБ 3 степени и злокачественной ГТ. У более 50 % женщин имеются осложнения беременности:
Редко доношенные дети
Беременность – опасность для жизни женщин
Повышение перинатальной смертности
При I степени риска:
Нефропатия 20 %
Роды преждевременные 12 %
Редкие гипертонические кризы
Вывод: беременность допустима
При II степени риска:
Нефропатия 50 %
Роды преждевременные 20 %
Антенатальная гибель плода 20 %
Основания для прерывания беременности: - коронарная недостаточность
сильные гипертонические кризы
стабилизация АД
прогрессирование ПТБ
При III степени риска:
ГТ 2 Б степени – стабильная, но лечится с трудом
ГТ 3 степени: декомпенсированное состояние почек (уремия), мозга (НМК), сердца (недостаточность кровообращения)
Вывод: прерывание беременности на любом сроке. Беременность противопоказана!
Беременные должны быть на диспансерном учете у терапевта.
При 1 степени риска – явка 2 раза в месяц. Амбулаторное наблюдение. Во 2 половине беременности – стационарное лечение для своевременной диагностики и лечения ПТБ
При 3 степени риска – тщательное наблюдение в ЖК, повторная госпитализация:
1 – до 12 недель для уточнения диагноза (степени заболевания) и решения вопроса о сохранении беременности
2 – при ухудшении состояния: - повышение АД более 140/90 в течение недели
Гипертонический криз
Приступы стенокардии
Приступы сердечной астмы
Признаки ПТБ
Симптомы страдания плода.
Амбулаторное лечение не менее 7 – 10 дней. Последняя госпитализация за 3 – 4 недели до родов для решения вопроса о сроке и методе их проведения и для подготовки к ним.
Лечение ГБ во время беременности.
Оптимальный режим труда и отдыха
При повышенном АД ограничить потребление NaCl до 5 г/сут. При нормальном АД – ограничение снимается, пища обычная.
Лечение гипотензивными средствами:
Лучше: спазмолитики, салуретики, симпатолитики не влияют на плод (метилдофа, клофелин).
Ограничены или противопоказаны: препараты раувольфия, ганглиоблокаторы, альфа- и бета-адреноблокаторы.
Спазмолитики
Дибазол, папаверин, но-шпа, эуфиллин, сульфат магния. Лучше парентерально, чем per os. Применяют для купирования гипертонических кризов, а не для лечения ГБ.
Салуретики.
Оказывают диуретическое и гипотензивное действие.
Назначают прерывистыми курсами с короткими (1 – 2 дня) интервалами 1 – 3 раза в неделю, в зависимости от индивидуальной чувствительности:
Дихлотиазид 25 – 50 – 100 мг
Клопамид 20 – 60 мг
Оксодолин 25 – 100 мг 1 раз натощак
Фуросемид и этакриновая кислота мало пригодны для длительного лечения в виду быстрого, но кратковременного действия. Назначают при гипертонических кризах, лучше парентерально (1 – 2 мл - фуросемид). Для профилактики гипокалиемии – препараты калия (калия хлорид). Лучше применять салуретики в сочетании с другими гипотензивными препаратами для потенцирования их действия и с препаратами, задерживающими натрий и воду (симпатолитики, метилдофа).
Натриуретики (спиронолактон) – эффективен при гиперальдостеронизме. Но у больных с ГБ повышена секреция альдостерона, поэтому эффект – незначительный.
Симпатолитики.
Октазин, суобарин, санотензин, гуанетидин.
Очень сильное гипотензивное действие. Применяют в стационаре по особым показаниям. В поликлинических условиях – постоянный контроль, т. к. есть побочные эффекты: ортостатический коллапс, головокружение, адинамия, тошнота, поносы. Лечение начинают с малых доз 1,25 мг, увеличивая до 50 – 75 мг.
Беременная не должна резко подниматься с постели, а нужно несколько минут посидеть после сна. Лучше действует в вертикальном положении, поэтому нужно больше ходить и сидеть, а не лежать. Прекратить лечение за 2 недели до КС во избежание коллапса или остановки сердца во время наркоза.
Препараты метилдофы.
Альдомет, допегит.
Действие на центральную и периферическую нервную регуляцию сосудистого тонуса. Допегит задерживает натрий и воду. Принимают по 0,25 2 – 4 раза вместе с салуретиками.
Препараты клофелина.
Клонидин, геметон, катапрессан.
Проходят ГЭБ, центрального действия: снижают ЧСС, АД. Эффект у 80 – 90 % женщин с ГБ и почечной недостаточностью. Клофелин назначают в малых дозах (0,15 мг), постепенно увеличивая до 0,3 мг, нетоксичен, не дает ортостатической гипотонии.
Препараты раувольфия.
Гипотензивное, седативное действие.
Резерпин (0,3 – 0,75 мг/сут), раунатин (0,006 – 0,012 мг/сут) 2 – 3 раза в день. Отрицательные эффекты: ринит, брадикардия, аритмия, понос, бронхоспазм, депрессия, чувство тревоги, могут задерживать натрий и воду вместе с салуретиками.
Уноворожденных вызывают заложенность носа, нарушение акта сосания и глотания, конъюнктивит, брадикардию, депрессию нельзя назначать в последние недели беременности и после родов.
Ганглиоблокаторы.
Пентамин, бензогексоний.
Тормозят проведение нервного импульса в симпатических и парасимпатических ганглиях: снижается тонус артерий и вен уменьшается приток крови к сердцу уменьшение систолического выброса (СВ) ортостатический коллапс. Отрицательные эффекты у беременной. Нарушают вегетативную иннервацию внутренних органов повышение ЧСС, головокружение, нарушение аккомодации, атония мочевого пузыря и кишечника, ухудшается состояние почек.
Отрицательные эффекты у плода: динамическая кишечная непроходимость, атония мочевого пузыря, повышение секреции бронхиальных желез у новорожденных, матери которых лечатся.
Можно применять кратковременно в экстренных случаях (в родах) 1 – 2 мл 5 % раствора пентамина в/в капельно под контролем АД или при гипертоническом кризе, угрожающем жизни женщины.
Альфа-адреноблокаторы.
Фентоламин, тропафен.
Блокируют альфа-один-рецепторы. Лучше тропафен.
Бета-адреноблокаторы.
Анаприлин, окспренолон.
Снижают СВ и секрецию ренина снижение АД (для лечения ГБ у небеременных), повышается сократимость матки может быть прерывание беременности. Во время родов снижает МОК (-), анаприлин тормозит ЧСС плода (-).
Таким образом, лучше комбинированное лечение 2 – 3 и более препаратами:
Клофелин – дихлотиазид – анаприлин
Апрессин – спиронолактон
Октадин – дихлотиазид
Апрессин - клофелин – дихлотиазид – метилдофа.
При гипертонических кризах – в/м, в/в – резерпин, но не более 2 дней (побочные явления), лучше комбинировать с лазиксом, гемитоном.
Сульфат магния (25 % 10 – 20 мл) в/м, в/в. Эффекты:
Снижение АД
Противосудорожный
Седативный
Мочегонный
Токолитический.
Седативные средства:
Центральное действие – дроперидол, аминазин.
До 16 недель – препараты валерианы, пустырника (не влияют отрицательно на плод)
После 16 недель – малые транквилизаторы: элениум, нельзя бромиды (депрессия ЦНС, плода и хромосомные нарушения), нельзя барбитураты (угнетают дыхательный центр плода).
Физиотерапия:
Гальванизация воротниковой зоны
Эндоназальная гальванизация до 16 недель
Микроволны санти- и дециметровые на область почек: улучшают почечную гемодинамику, ограничивают действие ренального механизма ГБ
УЗ на область почек (как и микроволны), действие в импульсном режиме излучения. Спазмолитик.
Электроанальгезия: нормализация корково-подкорковых связей, нормализация вегетативных центров, для профилактики ПТБ, лечение начальной стадии ГБ.
Течение родов.
Часто преэклампсия, эклампсия, повышенная кровопотеря во 2 периоде родов, в первые часы после родов АД падает до 90 – 105 мм рт ст.
Осложнения беременности:
Осложнения в родах:
Преждевременное излитие вод
Кровотечение в 3, 4 периодах.
Ведение беременности.
Ранняя явка до12 недель - решение вопроса о вынашивании
В середине беременности – при ухудшении состояния.
За 3 – 4 недели до родов.
Лечение ГБ в родах:
Курсовое лечение, начатое при беременности.
При потугах повышение АД - -парентерально: дибазол, папаверин, эуфиллин. При недостаточном эффекте – ганглиоблокаторы под контролем АД.
План ведения родов.
Роды вести консервативно-выжидательно через естественные родовые пути в присутствии анестезиолога и терапевта с подведением фона.
Показания к КС:
Отслойка сетчатки
Прогрессирующая гипоксия
Расстройство мозгового кровообращения.
1 период: ранняя амниотомия, спазмолитики в активную фазу.
Рациональное обезболивание всех периодов родов.
КТГ, профилактика гипоксии.
Контроль АД каждые 30минут и гипотензивная терапия: дибазол 2 % 2 мл, папаверин 2 % 2 мл, использовались ранее, эуфиллин 2,4 % 1 мл. Сейчас: галоперидол – спазмолитик центрального действия, апрофен, спазган, спазмалгон, триган, тромал, максиган, баралгин, перидуральный блок в родах – анестезия + снижение АД.
2 период с иглой в вене, вымытыми руками. Если нет эффекта от гипотензивной терапии, переходят на управляемую нормотонию ганглиоблокаторами (1, 2 периоды).
Пудендальная анестезия, эпизиотомия для ускорения и облегчения 2 периода. Если АД не снижается – акушерские щипцы под анестезией (выключение потуг).
ППК – 1 мл окситоцина (метилэргометрин нельзя – повышает АД).
ДК 0,2 – 0,3 % от массы тела.
Послеродовой период: контроль АД 3 – 4 раза в сутки и гипотензивная терапия.
На этот вопрос не ответишь «да» или-«нет», все зависит от стадии гипертонической болезни. Женщинам с гипертонической болезнью Ш стадии врачи категорически запрещают рожать. Нежелательны беременность и роды при-П-Б стадии; при I и П-А стадиях заболевания беременность и роды возможны, но они не всегда протекают благополучно.
Когда гипертоническая болезнь обнаружена еще до наступления беременности, а женщина обязательно хочет иметь ребенка, врачи принимают все необходимые меры, проводя эффективное лечение. Выявить гипертоническую болезнь у беременной значительно труднее. Дело в том, что в первые 4-4,5 месяца беременности артериальное давление у страдающей гипертонической болезнью снижается. К тому же в этот период нередко развивается токсикоз, для которого также характерно понижение давления.
Развитие плода-значительная нагрузка на организм будущей матери. Если же она страдает гипертонической болезнью, ослабляются резервно-приспособительные механизмы: нарушаются функции сердца, сосудов, почек, эндокринного аппарата. Это приводит к тому, что плод недостаточно снабжается кровью, страдает от гипоксии, отстает в развитии. И если беременная не лечится, ребенок рождается ослабленным. В некоторых случаях тяжелая ГИПОКСИЯ может даже вызвать внутриутробную гибель плода. Вот почему страдающим гипертонией особо необходимо на протяжении всей беременности неукоснительно соблюдать назначения врача.
Родовой акт у всех женщин сопровождается колебанием артериального давления: оно повышается во время схваток, но лотом снижается до нормы. А у страдающих гипертонической болезнью, особенно у не лечившихся во время беременности, давление крови в артериях поднимается весьма значительно и остается высоким на всем протяжении родов. Еще совсем недавно это бывало причиной тяжелых осложнений. Сейчас мы имеем возможность с помощью различных лекарственных препаратов снижать артериальное давление и предотвращать тем самым развитие осложнений. Роды протекают нормально, ребенок рождается здоровым, но иногда несколько ослабленным. Поэтому длительное время он должен находиться под особым наблюдением педиатра.
Под наблюдением не только гинеколога, но и терапевта должна находиться и мать, чтобы предотвратить дальнейшее развитие гипертонической болезни, что отмечается иногда после рождения ребенка.
Гипертоническая болезнь может оказывать неблагоприятное влияние на течение и исход беременности. Самым частым осложнением является развитие ОПГ-гестоза. Гестоз проявляется рано с 28-32-й недели, протекает тяжело, плохо поддается терапии, часто повторяется при последующих беременностях.
При гипертонической болезни матери страдает плод. Увеличение периферического сопротивления сосудов на фоне вазоконстрикции, задержка натрия, следовательно, и жидкости в межтканевых пространствах, усиление проницаемости клеточных мембран приводят к нарушению функции плаценты. При гипертонической болезни значительно снижается маточно-плацентарный кровоток. Эти изменения приводят к гипоксии, гипотрофии и даже гибели плода. Антенатальная смерть плода может наступить и в результате отслойки нормально расположенной плаценты, которая является нередким осложнением гипертонической болезни.
Роды при гипертонической болезни часто приобретают быстрое, стремительное течение или затяжное, что одинаково неблагоприятно сказывается на плоде.
Для определения тактики ведения беременной, страдающей гипертонической болезнью, наиболее важными являются оценка тяжести заболевания и выявление возможных осложнений. С этой целью необходима первая госпитализация больной в ранние сроки беременности (до 12 нед). При I стадии гипертонической болезни беременность продолжается при регулярном наблюдении терапевтом и акушером. Если установлена IIA стадия заболевания, то беременность может быть сохранена при отсутствии сопутствующих нарушений деятельности сердечно-сосудистой системы, почек и др.; ИБ и III стадии служат показанием для прерывания беременности.
Вторая госпитализация необходима в период наибольшей нагрузки на сердечно-сосудистую систему, т. е. в 28-32 нед. В дородовом отделении проводится тщательное обследование больной и коррекция проводимой терапии. Третья плановая госпитализация должна быть осуществлена за 2-3 нед до предполагаемых родов для подготовки женщины к родоразрешению.
Как правило, роды происходят через естественные родовые пути. При этом I период родов ведется с адекватным обезболиванием при продолжающейся гипотензивной терапии и ранней амниотомии. В периоде изгнания гипертензивная терапия усиливается с помощью ганглиоблокаторов вплоть До управляемой гипо-, а точнее нормотонии. В зависимости от состояния роженицы и плода II период сокращают, производя перинеотомию или наложение акушерских щипцов. В III периоде родов осуществляются профилактические меры для снижения кровопотери; с последней потугой вводится 1 мл метилэргометрина. На протяжении всего родового акта периодически осуществляют профилактику гипоксии плода.
Подробнее о беременности при гипертонической болезни см. здесь.
Ведение беременности и родов при гипертонии
Для того чтобы правильно решить вопрос о рациональном ведении беременности и родов у женщин, страдающих гипертонией. необходимо прежде всего уточнить вопрос о стадии развития заболевания. Это является краеугольным камнем в данном вопросе, ибо частота и тяжесть возможных осложнений беременности и родов находится в прямой зависимости от степени выраженности гипертонической болезни.
Решить этот вопрос в условиях женской консультации в большинстве случаев не представляется возможным, поэтому таких беременных рекомендуется госпитализировать в дородовые палаты, где производится должное обследование.
После того как будет установлена стадия развития гипертонической болезни, должен быть поставлен вопрос о возможности сохранения беременности.
Опыт Института акушерства и гинекологии АМН, обобщенный в диссертации О. Ф. Матвеевой, показал, что в первой фазе I (нейрогенной) стадии гипертонической болезни, беременность вполне может быть сохранена без какой-либо серьезной опасности для матери и плода. При II (переходной) стадии гипертонической болезни беременность, как правило, должна быть прервана. Во второй фазе I (нейрогенной) стадии болезни вопрос о сохранении или прерывании беременности должен быть решен индивидуально, в условиях дородового стационара, в зависимости от состояния сердечно сосудистой системы и других осложняющих факторов. При выявлении симптомов сердечно-сосудистой недостаточности или нарушения мозгового кровообращения беременность должна быть прервана.
Однако все вышесказанное относится к ранним срокам беременности, когда искусственное прерывание ее может быть сделано путем выскабливания полости матки. В более поздние сроки беременности, даже при II стадии заболевания, этот вопрос приходится решать индивидуально. Особенно сложная ситуация создается тогда, когда беременная женщина настаивает на сохранении беременности, отказываясь от ее прерывания. Поэтому врачу-акушеру приходится иногда вести беременность и роды у женщины не только при I, но и при II стадии болезни.
Вопрос о том, как вести беременность и каков ее прогноз, может быть решен только в условиях дородового стационара.
Огромное значение для беременной, страдающей гипертонической болезнью, имеет обеспечение условий для физического и эмоционального покоя, для чего требуется строгое соблюдение правил лечебно-охранительного режима. Иногда этого одного оказывается достаточным для того, чтобы снизилось артериальное давление и наступило улучшение состояния здоровья. Это мероприятие имеет также большое значение для выявления стадии развития гипертонии. Снижение артериального давления до нормальных цифр указывает на наличие I (нейрогенной) стадии болезни.
Диета должна быть разнообразной и полноценной с ограничением поваренной соли, жара и белков, а также жидкости, особенно при выявлении симптомов сердечной недостаточности. По мнению А. Л. Мясникова, рекомендуется включение в диету витаминов С, Р и никотиновой кислоты. Он считает нецелесообразным применение витамина А, витамина B1 и полезным ограничение витамина D. В пищевой рацион рекомендуется введение больших количеств сладостей и витаминов. При присоединении позднего токсикоза беременных диета должна быть соответствующим образом изменена.
Практика показала, что назначение беременным женщинам, страдающим гипертонией, сернокислого магния малоэффективно или вовсе неэффективно. У части из них при внутримышечном введении сернокислого магния состояние не только не улучшается, но даже ухудшается: возникает или усиливается головная боль и происходит дальнейшее повышение артериального давления. Частично это связано с болевой реакцией на введение сернокислого магния, поэтому назначать это средство беременным при установлении диагноза гипертонической болезни не следует.
Вместе с тем, при неуверенности в наличии гипертонической болезни назначение сернокислого магния целесообразно с двух точек зрения: при позднем токсикозе, если таковой окажется, будет достигнут тот или иной лечебный эффект; если же эффекта не будет, то это будет лишним аргументом в пользу диагноза гипертонической болезни.
Благоприятный результат лечения гипертонии при беременности может быть достигнут применением дибазола, бромида натрия, резерпина, диуретина, эуфиллина, фенобарбитала, барбамила, сальсолина и ряда других медикаментов. При этом нужно подчеркнуть, что разные больные неодинаково реагируют на те или иные гипотензивные средства, поэтому целесообразность дачи того или иного средства или их сочетаний выясняется в процессе лечения, проводимого под контролем изменения величины артериального давления, а также общего состояния беременной женщины и жизнедеятельности внутриутробного плода. Дибазол рекомендуется применять в 2% растворе по 2 мл 1-2 раза в день внутримышечно или внутрь по 0,05 3- 4 раза в день (обычно не более 10 дней подряд); бромистый натрий назначается или внутрь, или в виде внутривенного введения 10% раствора по 5-10 мл ежедневно (10-15 дней); амитал-натрий (барбамил) -внутрь по 0,1-0,2 1-2 раза в день; люминал - по 0,03-0,05 2-3 раза в день или по 0,1 1-2 раза в день; эуфиллин - по 0,1 2-3 раза в день; резерпин - по 0,1-0,25 мг 2-4 раза в день; диуретин - по 0,5 3 раза в день; пирилен - внутрь по 1/2 таблетки (в каждой - 0,005 г) 2-3 раза в день. Мы наблюдали благоприятный результат от назначения2-Зраза в день порошков по следующей прописи А. Л. Мясникова: гипотиазид - 0,025, резерпин - 0,1 мг, дибазол - 0,02, нембутал - 0,05. У некоторых беременных, особенно при I стадии гипертонической болезни, благоприятный эффект может быть достигнут назначением солено-хвойных ванн или диатермии околопочечной области.
Благоприятный результат при гипертонической болезни у беременных мы видели также при применении индуктотермии коротковолновой диатермии) области стоп и голеней. Под влиянием этого лечения происходит рефлекторное снижение артериального давления. Срок процедуры от 10 до 20 мин с постепенным увеличением времени в указанных пределах. Сеансы ежедневно, курс лечения - 8-15 сеансов. Контроль - динамика артериального давления, общее состояние беременной, реакция на процедуру беременной матки. Противопоказание: аномалии прикрепления плаценты, угрожающее преждевременное прерывание беременности, варикозное расширение вен, пороки сердца. При начальной стадии гипертонии у беременных мы наблюдали гипотензивный эффект от гидроаэронизации, оказывающей нормализующее влияние на организм за счет усиления процессов торможения в коре головного мозга. Срок процедуры- 10-15 мин, сеансы ежедневно, курс лечения-10-15 сеансов.
Если у беременной с самого начала установлено наличие гипертонии с наслоением позднего токсикоза, то лечение должно быть сочетанным: назначается сернокислый магний в комбинации с одним из вышеуказанных средств. Нужно сказать, что у таких беременных сернокислый магний часто оказывается недостаточно эффективным: повышая диурез и устраняя отеки, а также снижая процент белка в моче, он мало влияет на артериальное давление. Сернокислый магний назначается в виде внутримышечных инъекций 25% раствора по 10-20 мл каждые 4 ч. не более 4 раз в сутки. Для обезболивания предварительно за 1-2 мин через ту же иглу (но другим шприцем) вводятся 2-3 мл 0,5% раствора новокаина. Вопрос о внутривенном введении сернокислого магния, практикуемом некоторыми терапевтами для лечения гипертонии, при лечении беременных женщин не получил еще широкого признания.
В интересах как матери, так и внутриутробного плода рекомендуется всем беременным, страдающим гипертонией, назначать в течение 10-14 дней глюкозу с аскорбиновой кислотой (внутривенно 20-40 мл 40% раствора глюкозы с 300 мг аскорбиновой кислоты) и периодически - кислород. Как известно, эти средства входят в состав триады А. П. Николаева, предназначенной для профилактики внутриутробной асфиксии плода.
За последнее время ряд авторов, а также мы стали применять у беременных, страдающих гипертонией, в особенности в третьем триместре, эстрогенные препараты. Основанием для этого послужило установленное при исследовании суточной экскреции эстриола в моче понижено функции плаценты и связанное с этим нарушение развития и жизнедеятельности плода. Разные авторы пользуются разными препаратами: внутримышечным введением, фолликулина по 1 мг (10 000 ЕД) 1-2 раза в день, введением его в той же дозировке под кожу в смеси с эфиром, диэтилстильбэстрол внутрь по 1/2 таблетки (в 1 таблетке - 1 мг, содержащий 20 000 ЕД) 1 - 2 раза в день, сигетин 2 мл 2% водного раствора внутривенно ежедневно. Применение этих препаратов обычно продолжается до 2-3 недель.
При наступлении родов продолжают применять те же мероприятия и средства, как и при беременности, при тщательном наблюдении за состоянием роженицы и внутриутробного плода.
Однако такое консервативное ведение беременности и родов не всегда возможно. Значительное повышение артериального давления, а также серьезные изменения глазного дна требуют от врача постановки вопроса о прерывании беременности по жизненным показаниям.
В качестве паллиативного мероприятия в таких случаях можно рекомендовать кровопускание с помощью пиявок или венепункции в количестве 150-300 мл (в зависимости от тяжести болезни, общего состояния беременной, процента гемоглобина, близости родов). Однако у большинства больных наступает лишь временное облегчение состояния здоровья.
Особенно серьезным является возникновение нарушения мозгового кровообращения, которое всегда угрожает возможностью кровоизлияния в мозг. В таких случаях, если женщина находится в родах и есть условия для их окончания путем наложения щипцов, потужная деятельность должна быть немедленно выключена. Если же роды еще не наступили или находятся в периоде раскрытия, то независимо от срока беременности следует решить вопрос о родоразрешении путем абдоминального кесарева сечения. Конечно, в отдельных случаях способ родоразрешения при появлении симптомов гипертонической энцефалопатии должен решаться индивидуально с учетом ряда обстоятельств (срок беременности, стадия гипертонии, другие акушерские осложнения и т. д.). Однако опыт показал, что чаще всего в интересах сохранения жизни матери целесообразно применить именно абдоминальное кесарево сечение. Последнее должно производиться под общим наркозом с учетом тяжелого состояния беременной и большой вазомоторной лабильности у них. Большую помощь при решении вопроса о способе родоразрешения может оказать осмотр врачом-невропатологом. Установление наличия органической микросимптоматики со стороны центральной нервной системы говорит в пользу родоразрешения путем брюшностеночного кесарева сечения при отсутствии условий для немедленного бережного родоразрешения влагалищным путем.
Е. А. Азлецкая-Романовская производит искусственное прерывание беременности поздних сроков при гипертонии лишь при развитии у больной тяжелой нефропатии о ретинопатией и рекомендует родоразрешение кесаревым сечением. Однако не менее опасным для жизни является сохранение беременности при возникновении одной лишь острой гипертонической энцефалопатии при отсутствии признаков позднего токсикоза.
Влияние беременности и родов на последующее течение гипертонии при сроке наблюдения до 7 лет изучила А. Азлецкая-Романовская. Придерживаясь классификации гипертонии по А. Л. Мясникову, автор установила, что в IA стадии ухудшения болезни не было, а в IБ стадии и IIА и Б стадиях у части лиц течение гипертонии ухудшилось.
К числу наиболее распространенных форм заболеваний сердечно-сосудистой системы относится гипертоническая болезнь, эссенциальная артериальная гипертензия. Артериальную гипертензию выявляют у 5% беременных. Из этого числа в 70% случаев имеет место поздний гестоз, в 15-25% - гипертоническая болезнь, в 2-5% - вторичные гипертензии, связанные с заболеваниями почек, эндокринной патологией, болезнями сердца и крупных сосудов.
Клиническая картина гипертонической болезни при беременности мало чем отличается от гипертонической болезни у не беременных женщин и зависит от стадии заболевания. Сложность диагностики заключается в том, что многие беременные, особенно молодые, не подозревают об изменениях АД.
ВЕДЕНИЕ БЕРЕМЕННОСТИ И РОДОВ
Самое частое осложнение гипертонической болезни - это развитие гестоза, который проявляется с 28-32-ой недели беременности. Как правило, гестоз протекает крайне тяжело, плохо поддается терапии и повторяется при последующих беременностях. При гипертонической болезни страдает плод. Нарушения функции плаценты приводит к гипоксии, гипотрофии и даже гибели плода. Нередко осложнение гипертонической болезни – отслойка нормально расположенной плаценты.
Роды при гипертонической болезни часто приобретают быстрое, стремительное течение или затяжное, что неблагоприятно сказывается на плоде. Для правильного ведения родов при гипертонической болезни необходима оценка тяжести заболевания и выявление возможных осложнений. С этой целью беременную, страдающую гипертонической болезнью трижды за время беременности госпитализируют в стационар.
I-я госпитализация – до 12 недель беременности. При обнаружении IIА стадии заболевания беременность может быть сохранена при отсутствии сопутствующих нарушениях деятельности сердечно-сосудистой системы, почек и др. IIБ и III стадии служат показанием для прерывания беременности.
II-я госпитализация в 28-32 недели – период наибольшей нагрузки на сердечно-сосудистую систему. В эти сроки проводят тщательное обследование больной и коррекцию проводимой терапии.
III-я госпитализация должна быть осуществлена за 2-3 недели до предполагаемых родов для подготовки женщин к родоразрешению.
Чаще всего роды проводят через естественные родовые пути. В первом периоде необходимо адекватное обезболивание, гипотензивная терапия, ранняя амниотомия. В период изгнания гипотензивную терапию усиливают с помощью ганглиоблокаторов. В зависимости от состояния роженицы и плода II период сокращают, производя перинеотомию или наложение акушерских щипцов. В III период родов осуществляют профилактику кровотечения. На протяжении всего родового акта проводят профилактику гипоксии плода.
Терапия гипертонической болезни включает в себя создание для больной психоэмоционального покоя, строго выполнения режима дня, диеты, медикаментозной терапии и физиотерапии.
Медикаментозное лечение проводят с использованием комплекса препаратов, действующих на различные звенья патогенеза заболевания. Применяют следующие гипотензивные средства: диуретики (фуросемид, бринальдикс, дихлотиазид); препараты, действующие на различные уровни симпатической системы, включая анаприлин, клофелин, метилдофа; вазодилататоры и антагонисты кальция (апрессин, верапамил, фенитидин); спазмолитики (дибазол, папаверин, но-шпа, эуфиллин).
Физиотерапевтические процедуры включают в себя электросон, индуктотермию области стоп и голеней, диатермию околопочечной области. Большой эффект оказывает гипербарическая оксигенация.
Микроморфометрические исследования плаценты выявили изменения соотношения структурных элементов плаценты. Площадь межворсинчатого пространства, стромы, капилляров, сосудистый индекс снижаются, площадь эпителия увеличивается.
При гистологическом исследовании отмечают очаговый ангиоматоз, распространенный дистрофический процесс в синцитии и трофобласте, очаговое полнокровие микроциркуляторного русла; в большинстве случаев множество «склеенных» склерозированных ворсин, фиброз и отек стромы ворсин.
Для коррекции плацентарной недостаточности разработаны лечебно-профилактические мероприятия, включающие помимо средств, нормализующих сосудистый тонус, препараты, воздействующие на метаболизм в плаценте, микроциркуляцию и биоэнергетику плаценты.
Всем беременным с сосудистой дистонией назначают средства, улучшающие микроциркуляцию (пентоксифиллин, эуфиллин), биосинтез белка и биоэнергетику (эссенциале), микроциркуляцию и биосинтез белка (алупент).
ПРОФИЛАКТИКА
Профилактические меры осложнений беременности и родов при гипертонической болезни - регулярный контроль за беременной женщиной в условиях женской консультации со стороны врача акушера-гинеколога и терапевта, обязательная трехразовая госпитализация в стационар беременной даже при хорошем самочувствии и эффективная амбулаторная гипотензивная терапия.
Изменения в организме беременной женщины в норме приводят к снижению артериального давления. Под действием плацентарных эстрогенов и прогестеронов сосуды утрачивают чувствительность к гормону ангиотензину-II. Они находятся в расширенном состоянии, их сопротивление кровотоку падает. Это необходимо для нормального роста сосудов плаценты и обеспечения питания плода.
Поэтому в первом триместре давление снижается от исходного на 5-15 мм рт. ст., еще немного падает во втором. А в третьем наблюдается возврат к физиологической норме. Но у некоторых женщин зачатие происходит на фоне высокого давления или уже во время беременности возникает гипертония. Это состояние опасно для матери и для плода.
У беременных артериальная гипертония диагностируется в 4-8% всех беременностей. Несмотря на такой небольшой процент заболевания, оно занимает второе место среди причин материнской смертности. Поэтому болезнь нужно своевременно выявлять и лечить.
Если давление выше нормы было определено при однократном измерении, то это еще ни о чем не говорит. Для диагноза необходимо соблюсти несколько условий:
- Повышение АД до 140/90 мм рт. ст. и выше.
- Подъем показателей в сравнении с периодом до беременности: систолического на 25 мм рт. ст., диастолического – на 15 мм рт. ст.
- Изменения определяются при двух последовательных измерениях, между которыми прошло не менее 4 часов.
- Однократно увеличенное диастолическое давление выше 110 мм рт. ст.
Гипертония беременных протекает по стадиям, аналогичным обычной АГ:
- 1 стадия – давление от 140/90 до 159/99 мм рт. ст.;
- 2 стадия – АД от 160/100 до 179/109 мм рт. ст.;
- 3 стадия – АД от 180/110 и больше.
По классификации, патология может быть нескольких видов. В зависимости от срока появления:
- Гипертензия, существовавшая до беременности – у женщины был диагноз АГ или первые признаки появились до 20 недели гестации, сохраняются симптомы такой формы более 42 дней после родов.
- Гестационная гипертония – исходно нормальное давление после 20 недели повышается до значительных показателей, превышающих норму.
- Преэклампсия – сочетание повышенного давления и белка в моче.
- Существовавшая гипертония в сочетании с протеинурией и гестационной АГ – у беременной был диагноз, но после 20 недели симптомы начинают нарастать, появляется белок в моче.
- Неклассифицируемая АГ из-за недостатка информации.
Течение болезни поэтапное. На начальной стадии не происходит поражение органов-мишеней. При прогрессировании состояния наблюдаются патологические изменения в почках, вплоть до почечной недостаточности. В сердце нарастают признаки ишемии, формируется стенокардия, сердечная недостаточность. Также возможно поражение сосудов головного мозга, сетчатки, развитие атеросклероза сонных артерий.
Принято считать, что изначально любая АГ имеет под собой невротические причины. Это глубокий невроз, который ведет к срыву регуляции работы сосудов. Отягощается развитие патологии имеющимися в прошлом болезнями сосудов, головного мозга, почек. Усугубляют ситуацию лишний вес, чрезмерное употребление поваренной соли, курение и алкоголь.
Механизм развития связан с физиологическим увеличением объема циркулирующей крови. Если при этом имеется недостаток плацентарного 17-оксипрогестерона, то сохраняется высокая чувствительность сосудов к гормону вазопрессину, они легко переходят в состояние спазма, что влечет за собой подъем давления.
Изменения в сердце (гипертрофия) направлено на компенсацию состояния гипертензии, но это приводит к еще большему ухудшению. Постепенно поражаются сосуды почек, что еще больше закрепляет патологию.
Гипертония и беременность – опасное сочетание. При высоком давлении происходит сужение просвета сосудов. При этом уже на ранних сроках беременности нарушается кровоток в плаценте. Плод недополучает питание и кислород, его развитие замедляется и по результатам УЗИ не соответствует сроку. В некоторых случаях нарушение кровотока заканчивается самопроизвольным прерыванием гестации на раннем сроке.

На более позднем сроке генерализованный спазм сосудов может привести к отслойке нормально расположенной плаценты. В большинстве случаев при таком развитии событий ребенка спасти не удается.
Повышенное давление может перейти в полноценный гестоз. При этом присоединяются отеки разной степени выраженности, и появляется белок в моче. Болезнь может прогрессировать и привести к преэклампсии или эклампсии – появлению судорог и потере сознания вплоть до комы.
Изменения в плаценте при этой патологии формируют плацентарную недостаточность, которая проявляется нарушением поступления питательных веществ, гипоксией плода, задержкой его развития и в тяжелых случаях – гибелью.
Хроническая гипертония при беременности может быть как первичным заболеванием, так и вторично возникшим на фоне патологии других органов. Тогда ее называют симптоматической.
К повышению АД в период вынашивания ребенка приводят следующие причины:
- имеющаяся гипертоническая болезнь (90% случаев);
- патологии почек: гломерулонефрит, пиелонефрит, поликистоз, инфаркт почки, диабетическое поражение, нефросклероз;
- болезни эндокринной системы: акромегалия, гипотиреоз, феохромоцитома, гиперкортицизм, болезнь Иценко-Кушинга, тиреотоксикоз;
- патологии сосудов: коарктация аорты, недостаточность аортального клапана, артериосклероз, узелковый периартериит;
- нейрогенные и психогенные причины: стрессы и нервные перенапряжения, гипоталамический синдром;
- гестоз.
Гипертония несет риски поражения почек, сердца и головного мозга, нарушение развития плода. Но и она сама может быть следствием патологии внутренних органов.
Физиологически давление в период беременности закономерно снижается в течение первых двух триместров, и только к моменту родов приходит к обычному состоянию. Но при существующей АГ давление может повести себя по-разному. В некоторых случаях происходит его снижение и стабилизация. Но может быть и ухудшение состояния – повышение АД, присоединение отеков и протеинурии.
На приеме у врача женщины могут жаловаться на повышенную утомляемость, головные боли. Иногда беспокоят следующие симптомы:
- нарушения сна;
- учащенное сердцебиение, которое ощущается самостоятельно;
- головокружение;
- похолодание рук и ног;
- боль в грудной клетке;
- одышка;
- нарушение зрения в виде мелькания мушек перед глазами, помутнения;
- шум или звон в ушах;
- парестезии в виде чувства «ползанья мурашек»;
- ничем не мотивированное чувство тревоги;
- носовые кровотечения;
- редко – жажда, учащенное ночное мочеиспускание.
Изначально давление повышается периодически, но постепенно с нарастанием тяжести гипертензия приобретает постоянный характер.
Правильно будет еще при планировании беременности выяснить, имеются ли предпосылки для подъема АД. Тем, кто приходит к врачу уже после получения положительного теста на беременность, нужно вспомнить, имелись ли эпизоды повышения давления до гестации или во время предыдущего вынашивания ребенка. Эти данные необходимы врачу для присвоения группы риска, чтобы спланировать дальнейшее ведение беременности и провести необходимую диагностику, определить методы профилактики.

Необходимы данные о пристрастии к табакокурению будущей мамы, имеющемся сахарном диабете, избыточной массе тела или диагностированном ожирении, нарушении соотношения липидов в крови. Имеет значение наличие у молодых родственников болезней сердечно-сосудистой системы и смерть от них в молодом возрасте.
Артериальная гипертензия является терапевтической патологией, поэтому обследование и лечение таких женщин гинеколог проводит совместно с терапевтом.
Обязательно уточняется время появления жалоб, нарастали они постепенно или проявились внезапно, соотносят это со сроком беременности. Особое внимание уделяется весу будущей мамы. Индекс массы тела более 27 значительно увеличивает риск развития АГ. Поэтому еще до наступления беременности рекомендуется сбросить минимум 10% веса тем, у кого есть превышение этого показателя.
Во время осмотра могут быть использованы следующие исследования:
- аускультация и пальпация сонных артерий – позволяет выявить их сужение;
- осмотр, аускультация сердца и легких может выявить признаки гипертрофии левого желудочка или декомпенсации сердечной деятельности;
- пальпация почек позволяет в некоторых случаях выявить кистозные изменения;
- обязательно осматривают щитовидную железу на предмет увеличения.
Если есть неврологические симптомы, то проверяют на устойчивость в позе Ромберга.
- на двух руках, и сравнить полученный результат;
- в положении лежа, а затем – стоя;
- исследовать пульс на бедренных артериях и однократно давление на нижних конечностях.
Если при переходе из горизонтального в вертикальное положение увеличивается диастолическое давление, то это говорит в пользу гипертонической болезни. Снижение этого показателя – симптоматическая АГ.
Диагностика включает обязательные методы обследования и дополнительные, которые применяются в случае прогрессирования болезни или неэффективности лечения. К обязательным относятся следующие методики:
- клинический анализ крови (общие показатели, гемоглобин);
- биохимический анализ крови: глюкоза, белок и его фракции, печеночные ферменты, основные электролиты (калий, кальций, хлор, натрий);
- общий анализ мочи, наличие глюкозы, эритроцитов, а также суточное содержание белка;
Всем женщинам при каждом посещении врача измеряется артериальное давление. Накануне визита беременная должна сдать общий анализ мочи.
Дополнительные методы назначаются выборочно в зависимости от клинической картины, а также предположительной причины повышения давления:
- анализы мочи по Нечипоренко и Зимницкому;
- УЗИ почек;
- липидный профиль крови;
- определение альдостерона, ренина, соотношения натрия и калия крови;
- анализ мочи на 17-кетостероиды;
- кровь на адренокортикотропный гормон и 17-оксикортикостероиды;
- УЗИ сердца;
- консультация офтальмолога и исследование сосудов глазного дна;
- суточное мониторирование АД;
- анализ мочи на наличие бактерий.
Состояние плода контролируют с помощью УЗИ и допплерографии сосудов плаценты и фетоплацентарного комплекса.
Во время беременности лечение гипертонии направлено на уменьшение риска появления осложнений для матери и преждевременных родов.
При небольшом повышении давления лечение может проходить амбулаторно, но обязательно с периодическими явками к врачу. Абсолютным показанием для госпитализации является скачок АД более чем на 30 мм рт. ст. или появление симптомов вовлечения в патологию центральной нервной системы.

Если заболевание выявлено впервые, то рекомендуется госпитализация для уточнения диагноза и углубленного обследования. Также это позволит определить, насколько велик риск прогрессирования состояния, его перехода в гестоз или появление осложнений беременности. Госпитализируют беременных, которые проходят амбулаторное лечение, но без положительной динамики.
- Немедикаментозное лечение.
- Медикаментозная терапия.
- Борьба с осложнениями.
Методика применяется для всех беременных, у которых диагностирована АГ. Артериальная гипертензия – это в первую очередь психосоматическое заболевание, длительный невроз. Поэтому необходимо создать условия, в которых будет наименьшее количество стрессовых ситуаций.
Что делать тем, кто находится дома? Нужно равномерно распределит режим дня, оставив время для дневного отдыха, а лучше непродолжительного сна. В вечернее время отход ко сну также должен быть не позднее 22 часов. Уменьшают время, проведенное за компьютером и просмотр телевизора, исключают программы, которые заставляют нервничать. Также необходимо максимально отстраниться от всех жизненных ситуаций, которые могут спровоцировать нервное напряжение, или попробовать поменять к ним свое отношение с резкого эмоционального на нейтральное.
Дополнительно нужна разумная физическая активность. Это могут быть пешие прогулки по свежему воздуху, плавание или специальная гимнастика для беременных.
Как в стационаре, так и в домашних условиях, предусмотрено изменение характера питания. Рекомендуется частое дробное питание 5 раз в сутки, с последним приемом пищи не позднее, чем за 3 часа до сна. Ограничивают прием поваренной соли до 4 г в день. Еду оптимально готовить без нее, а непосредственно в своей тарелке понемногу досаливать. Женщинам с избыточной массой тела ограничивают количество жиров и простых углеводов. Всем беременным рекомендуют увеличивать долю овощей и фруктов, зерновых, кисломолочных продуктов в своем рационе.
Тем, кто проходит лечение амбулаторно или в стационаре, возможно назначение физиотерапевтического лечения:
- электросон;
- гипербарическая оксигенация;
- индуктотермия на стопы и голени;
- диатермия области почек.
Дополнительно необходимо психотерапевтическое лечение, улучшение общего эмоционального состояния.
Таблетки при определенных условиях:
- давление поднимается выше, чем 130/90-100 мм рт. ст.;
- систолическое давление увеличено более, чем на 30 единиц от нормального для женщины или диастолическое более, чем на 15 мм рт. ст.;
- вне зависимости от показателей АД при наличии признаков гестоза или патологии фетоплацентарной системы.
Лечение беременных связано с опасностью влияния препаратов на плод, поэтому подбираются лекарственные средства в минимальных дозировках, которые можно использовать в качестве монотерапии. Прием таблеток должен быть регулярным, вне зависимости от показателей тонометра. Иногда, решив, что результаты измерения и общее самочувствие удовлетворительные, женщины самовольно решают прекратить принимать лекарства. Это грозит резкими скачками АД, которые могут привести к преждевременным родам и гибели плода.
Не применяют или используют в крайнем случае по жизненным показаниям:
- блокаторы АПФ: Каптоприл, Лизиноприл, Эналаприл;
- антагонисты ангиотензиновых рецепторов: Валсартан, Лозартан, Эпросартан;
- диуретики: Лазикс, Гидрохлортиазид, Индапамид, Маннитол, Спиронолактон.
Предпочтение отдается препаратам длительного действия. В случае неэффективности возможно применение комбинированной терапии несколькими лекарственными средствами.
Препараты для лечения гипертонии у беременных относятся к нескольким группам гипотензивных средств:
Атенолол входи в перечень разрешенных препаратов, но его применяют очень редко, т.к. имеются данные о том, что он вызывает задержку развития плода. Выбор конкретного препарата зависит от степени тяжести гипертонии:
- 1-2 степень – препаратом первой линии считается Метилдопа, 2 линии – Лабетолол, Пиндолол, Окспренолол, Нифедипин;
- 3 степень – препарат 1 линии – Гидралазин или Лабетолол используются внутривенно, или Нифедипин назначают принимать каждые 3 часа.
В некоторых ситуациях перечисленные методы оказываются неэффективны, и возникает необходимость в назначении блокаторов медленных кальциевых каналов. Это возможно, если польза превышает риск от их использования.
Дополнительно лечение направлено на коррекцию фето-плацентарной недостаточности. Используют средства, нормализующие тонус сосудов, улучшающие метаболизм и микроциркуляцию в плаценте.
При развитии осложнений гестации методы терапии зависят от срока беременности. В первом триместре необходимо предотвращение угрозы ее прерывания. Поэтому назначается седативная терапия, спазмолитики и лечение прогестероном (Дюфастон, Утрожестан).
Во втором и третьем триместре необходимо проведение коррекции недостаточности плаценты. Поэтому назначают препараты, улучшающие микроциркуляцию, метаболизм в плаценте (Пентоксифиллин, Флебодиа), гепатопротекторы (Эссенциале), антиоксиданты (витамины группы А, Е, С). Лечение проводится на фоне гипотензивной терапии. При необходимости проводится инфузионная терапия, детоксикация.
Сохранение беременности напрямую зависит от эффективности проводимого лечения. Если артериальное давление хорошо контролируется, то возможно продление гестации до сроков доношенности плода. Роды ведутся под строгим контролем за состоянием матери и плода и на фоне антигипертензивной терапии.
Досрочные роды необходимы в следующих ситуациях:
- устойчивая к лечению тяжелая гипертония;
- ухудшение со стороны плода;
- серьезные осложнения АГ: инфаркт, инсульт, отслойка сетчатки;
- тяжелые формы гестоза: преэклампсия, эклампсия, HELLP-синдром;
- преждевременная отслойка нормально расположенной плаценты.
Предпочтительны роды естественным путем, на раннем этапе производится амниотомия. Обязательно обезболивание и тщательный контроль АД. В послеродовом периоде высокий риск кровотечений, поэтому необходимо введение утеротоников (Окситоцин).
Избежать гипертонии в период беременности не всегда возможно, но можно уменьшить риск ее развития. Для этого необходимо планировать беременность. Женщинам с избыточным весом рекомендуется перейти на правильное питание, чтобы постепенно снизить вес. Но нельзя использовать жесткие диеты, голодание. После них в большинстве случаев лишние килограммы возвращаются.
При наличии болезней почек, щитовидной железы, сердца, сахарного диабета, необходима стабилизация состояния, подбор адекватной терапии, которая сведет к минимуму возможность ухудшения состояния во время беременности.
Женщинам, у которых диагностирована гипертония во время вынашивания ребенка, рекомендуется трижды за беременность госпитализироваться для уточнения состояния и коррекции проводимой терапии.
Важно помнить о немедикаментозных методиках, которые применяются при любой форме гипертонии. При небольшом увеличении давления и отсутствии осложнений их бывает достаточно для стабилизации состояния. В остальных случаях нужно строго соблюдать рекомендации врача.
Гипертония (повышенное кровяное давление) - заболевание сердечно-сосудистой системы, возникающее в результате сужения кровяных сосудов под влиянием гормонов или нервных импульсов. Болезнь может проявиться задолго до беременности, но часты случаи возникновения гипертонии при родах. Это состояние вызвано постоянными нагрузками, какие испытывает женщина на сносях. Чем чревато повышение давления перед родами, какие последствия оно может иметь для матери и малыша, и как бороться с этим недугом? Артериальную гипертонию определяют как повышение систолического давления до уровня 140 мм рт.ст. и выше, и/или диастолического артериального давления до 90 мм рт.ст. и выше, в том случае, когда результат подтверждается при контрольных изменениях трижды в день на протяжение месяца.
1. Хроническая гипертония - повышенное кровяное давление, которое было диагностировано до зачатия ребенка или средины беременности.
2. Преэклампсия - появляется после 20-й недели вынашивания ребенка и сочетается с протеинурией.
3. Сочетанная преэклампсия - диагностированная протеинурия после половины срока беременности на фоне хронической гипертензии.
4. Гестационная гипертония - болезнь, которая возникает после 20 недели вынашивания плода, без сочетания с протеинурией (наличие белка 0,3 г/л в средней порции мочи, собранной дважды с промежутком в 4 часа и более, или экскреция белка 0,3 г в сутки) до родов.
5. Транзиторная гестационная гипертония - нормализация давления у беременной женщины с гестационной формой в период до 3-х месяцев после рождения ребенка.
6. Гестационная гипертензия в хронической форме- повышение давления, проявившееся после 20 недель вынашивания плода и не исчезающее в период до 12-ти недель после родов.
7. Эклампсия - приступ судороги у пациентки с преэклампсией.
8. Неуточненная гипертония - повышение кровяного давления, установленное после 20-ти недель беременности без возможности получить информацию об уровне давления до этого времени.
Гипертонию, возникшую в период беременности и до родов, распознают и квалифицируют ее тяжесть на основании уровня диастолического давления.
На основании полученной при обследовании информации кардиолог, терапевт и акушер-гинеколог проводят анализ данных, который и решает особенности ведения беременности, родов при гипертонии.
Противопоказания к вынашиванию ребенка до 12 недель:
Серьезные болезни, возникшие, как последствие гипертензии: инсульт, почечная недостаточность, инфаркт, кровоизлияние в сетчатку глаза, сердечная недостаточность, расслаивающая аневризма аорты или отек зрительного нерва;
Злокачественное протекание гипертонии (изменение глазного дна по типу нейроретинопатии, диастолическое давление от 130 мм рт. ст.).
Существует ряд обстоятельств, при которых применяют прерывание беременности на поздних сроках:
Протекание по злокачественному типу;
Аневризма аорты (расслаивающая);
Значительное нарушение коронарного или мозгового кровотока (прерывание делают после стабилизации состояния женщины);
Раннее проявление преэклампсии, которое на поддается медикаментозному лечению.
Для прерывания вынашивания плода на поздних сроках применяют абдоминальное кесарево сечение.
Для того, чтобы свести к минимуму риски для матери и ребенка, необходимо провести тщательное обследование и подобрать необходимое лечение. При сложных случаях возможна стационарная терапия.
Показания к госпитализации:
Повышение артериального давления от исходного на 30 мм рт.ст. и более;
- проявление патологий со стороны ЦНС;
- амбулаторное лечение не приносит должного эффекта.
Физические нагрузки в допустимой мере;
Дневной отдых;
- режим приема пищи;
- надлежащий контроль факторов риска;
- эмоциональная стабильность;
- без солевая диета или ограничение в потреблении соли до 5 г/сутки;
- при чрезмерном наборе массы тела исключить холестеринсодержащие продукты.
Терапия гипертонии при беременности имеет свои особенности:
1. Монотерапия в минимальной дозировке препаратов;
2. В приоритете - медикаменты пролонгированного действия;
3. Комбинированный курс лечения для избежания применяется для профилактики нежелательных побочных эффектов;
4. Назначения диуретиков приемлемо лишь при крайней необходимости;
5. При подборе лекарств учитывается степень тяжести патологии.
1-й линии: Метилдоп;
2-й линии: Атенолол, Метопролол;
- Нифедипин, Амлодипин, Верапамил, Фелодипин (назначаются в случае, когда возможная польза может преобладать над рисками);
- 3-й линии: Метилдоп+ препарат 2- линии.
Для профилактических мер и лечения используют разные комбинации перечисленных препаратов в минимальных дозировках.
Первый триместр редко грозит самопроизвольным выкидышем, но при возникновении риска применяют гормональную, антистрессовую, седативную и спазмолитическую терапию. При открывшемся кровотечении вызванном, отслойкой плаценты применяют препараты кровоостанавливающей группы и проводят немедленную госпитализацию в стационарное отделение.
Второй триместр чреват последствиями для плода. Из-за того, что повышается периферическое сосудистое сопротивление, снижается минутный объем крови может развиться внутриутробная гипотрофия и асфиксия плода, что приведет к его гибели. Аналогичные изменения характерны и для 3-го триместра беременности.
Медикаментозное лечение в 2 и 3 триместрах включает в себя препараты:
Для нормализации коагуляции крови;
Регулирующие работу ЦНС;
- для диффузионно-трансфузионной терапии;
- для улучшения маточно-плацентарного кровотока;
- гипотензивные;
- дезинтоксикационные;
- антиоксиданты;
- гепатопротекторы;
- мембраностабилизаторы;
- иммуномодуляторы.
Распространенная акушерская патология этой группы беременных - преждевременное родоразрешение. Артериальное давление - это один из основных факторов развития преждевременной отслойки плаценты. Гестоз на фоне высокого давления имеет шансы закончится эклампсией.
Самые высокие риски для жизни рожениц возникают в следствие:
Инсульта;
- эклампсии;
- кровотечения (как результат ДВС-синдрома);
В 1-м и 2-м периодах родов отмечается значительное повышение артериального давления, как следствие стресса и сильной боли. Компенсаторные механизмы не справляются с нагрузкой и возникает предрасположенность для нарушения мозгового кровотока. Сбои в работе ЦНС протекают стремительно, что усложняет условия применения мер по спасению роженицы.
Третий этап родов отличается от предыдущих тем, что в результате моментального падения внутрибрюшного давления и облегчения давления на аорту, происходит перераспределение крови. Это влияет на снижение артериального давления при родах.
Также часто возникает гипотоническое кровотечение в комплексе с сосудистой недостаточностью.
Тяжелый гестоз предполагает госпитализацию роженицы и роды на фоне интенсивного лечения. Терапия тяжелого гестоза может включать такие варианты:
Интенсивное медикаментозное лечение;
Прерывание вынашивания плода;
- роды с применением кесарева сечения;
- подготовка к возможному массивному коагулопатическому кровотечению в процессе родоразрешения с гипертонией;
- продолжения медикаментозного лечения 2-3 суток после родоразрешения;
- профилактические меры для избежания осложнений тромботического и воспалительного характера в послеродовом периоде.
Определения сроков рождения ребенка и методика определяются индивидуально. При отсутствии сопутствующих патологий и удовлетворительном состоянии плода и матери, беременность поддерживают до момента доношенности.
Планировать роды при гипертонии следует естественным путем с полной подготовкой к антигипертензивной помощи, обезболиванию и мониторингу уровня давления роженицы и плода. В некоторых случаях может потребоваться сокращение второго периода родов, для этого применяют наложение акушерских щипцов или перинеотомию.
Тяжелые формы гестоза и спровоцированные ими осложнения;
Ухудшение состояния плода;
- осложнения в виде отслойки сетчатки глаза, инсульта, инфаркта.
Повышение давления перед родами и его последствия для матери и ребенка полностью зависят от сложности протекания болезни, вызванных ею осложнений, действенности терапии. Недопустимо игнорирование лечения, также при планировании беременности женщинам с высоким давлением необходимо оповестить об этом специалиста для своевременной оценки рисков.
Запишитесь на приём к врачу в вашем городеКлиники вашего города
АГ — повышение абсолютной величины АД до 140/90 мм рт. ст. и выше или подъем АД по сравнению с его значениями до беременности или в 1 триместре: систолического АД — на 25 мм рт. ст. и более, диастолического – на 15 мм рт. ст. и более от нормального при 2 последовательных измерениях с интервалом не менее 4 часов или однократно зарегистрированное диастолическое АД более 110 мм рт. ст.
Синонимы: Артериальная гипертония, гипертоническая болезнь (эссенциальная гипертензия), нейроциркуляторная астения, симптоматические гипертонии.
Стадии АГ по классификации ВОЗ
1 стадия – АД от 140/90 до 159/99 мм рт. ст.
11 стадия – АД от 160/100 до 179/109
111 стадия – АД от 180/110 и выше.
Причины АГ у беременных
Состояния, приводящие к формированию АГ:
- гипертоническая болезнь-90%,
- заболевания почек (пиелонефрит, гломерулонефрит, поликистоз и др.),
- эндокринопатии (гиперкортицизм, болезнь Иценко — Кушинга и др.),
- нейрогенные нарушения (гипоталамический синдром),
- гестоз.
Патогенез
— наследственная предрасположенность,
— недостаточная выработка в плаценте 17-оксипрогестерона,
— чувствительность сосудов к ангиотензину 11,
— активность ренин-ангиотензин-альдостероновой системы,
— кортиковисцеральная АГ,
— эндотелиальная дисфункция,
— иммунологическая теория АГ у беременных.
Клинические варианты течения АГ во время беременности
- Типичное течение: снижение АД в 1 триместре и повышение в конце 11 и в 111 триместре,
- Атипичное течение:
а) с повышением в1, или 11, или 111 триместре гестации,
б) со стабильно высоким АД на протяжении всей беременности,
в) с присоединением гестоза.
- Кризовое течение ГБ.
Диагностика
Анамнез: повышение АД до беременности, наличие факторов риска (табакокурение, наличие ЭГП, наследственность).
Жалобы: утомляемость, головные боли, сердцебиение, нарушение сна, нарушение зрения, шум в ушах, похолодание конечностей, парестезии, носовые кровотечения и др.
Физикальные исследования: Индекс массы тела женщины более 27 кг/м2, аускультация АГ, признаки гипертрофии левого желудочка.
Лабораторные исследования: анализ мочи общий, по Нечипоренко, по Зимницкому, исследование суточной мочи на белок; биохимическое исследование крови (общий белок, печеночные ферменты, билирубин, глюкоза, креатинин, мочевина, электролиты); клинический анализ крови (гемоглобин, гематокрит, тромбоциты, формула). ЭКГ, суточное мониторирование АД, УЗИ почек и надпочечников, исследование глазного дна.
Осложнения беременности
— выкидыш, аборт, преждевременные роды,
— гестоз,
— СЗВУР плода,
— гипоксия плода,
— акушерские кровотечения.
Степени риска беременности и родов (Шехтман М.М.):
1ст.минимальная — осложнения беременности возникают не более чем у 20% женщин, беременность ухудшает течение ГБ менее чем у 20% больных,
2ст.выраженная – осложнения беременности встречаются в 50%,
3ст.максимальная – у большинства женщин возникают осложнения беременности, более 50% и беременность опасна для здоровья и жизни женщины.
Акушерская тактика:
Беременность противопоказана (приказ №736 от03.12.2007г.):
- ГБ 11Б-111стадии,
- ГБ при отсутствии эффекта от адекватной проводимой терапии (адекватность гипотензивной терапии оценивается консилиумом).
Ведение беременности с АГ:
- Выделение в группу риска;
- Показания для госпитализации:
- Обследование и решение вопроса о сохранении беременности при наличии 1- 11А стадии заболевания,
- Прерывание беременности или лечение при отказе женщины прервать беременность при 11Б или 111 стадии заболевания,
- Отсутствие эффекта от амбулаторного лечения.
- Акушерские осложнения (гипоксия плода, гестоз и др.),
- Дородовая госпитализация при сроке 37- 38 недель для обследования и решения вопроса о методе родоразрешения.
- Лечение АГ;
- Профилактика акушерских осложнений.
Немедикаментозное лечение:
Немедикаментозные мероприятия показаны всем беременным с АГ.
— устранение эмоционального стресса,
— изменение режима питания,
— разумная физическая активность,
— режим дневного отдыха «bed rest»,
— контроль факторов риска прогрессирования АГ,
— ограничение соли до 5г в сутки,
— ограничение жиров при избыточной массе тела.
Медикаментозная терапия:
Препараты 1 линии.
- Альфа-адреномиметики (метилдопа, он же допегит 500мг 2-4раза в сутки, клонедин, реже клофелин с индивидуальным подбором дозы);
Препараты 2 линии.
- Селективные бета-адреноблокаторы (корвитол, атенолол, метопролол 25-100мг, небилет);
- Блокаторы медленных кальциевых каналов (не ранее 18 недель беременности): нифедипин 20-40 мг в сутки, амлодипин 2,5- 10мг в сутки, верапамил 120-240 мг;
Препараты 3 линии.
- Альфа – адреномиметики + препараты 2 линии.
Гипотензивная терапия проводится в зависимости от типа гемодинамики:
При гиперкинетическом типе – бета — адреноблокаторы: корвитол, атенолол, метапролол, небилет.
При эукинетическом типе – альфа — адреномиметики: допегит, клофелин; бета-блокаторы: корвитол, атенолол; антагонисты кальция: нифедипин, верапамил;
гипокинетическом типе – альфа – адреномиметики: допегит, клофелин; блокаторы кальциевых каналов: нифедипин, верапамил.
Показания к досрочному родоразрешению:
— рефрактерная к терапии АГ,
— осложнения со стороны органов – мишеней: инфаркт миокарда, инсульт, отслойка сетчатки;
— тяжелые формы гестоза и их осложнения: преэклампсия, эклампсия, кома, ОПН, отек легких, ПОНРП, HELLP- синдром;
— ухудшение состояния плода: гипоксия, СЗВУР 3 степени.
Роды через естественные родовые пути ведут в стационаре высокой степени риска, совместно с анестезиологом, с заключением кардиолога и окулиста. В активную фазу родов (открытие шейки матки на 3- 4 см) после введения спазмолитиков показана ранняя амниотомия. В родах проводится поэтапное обезболивание (спазмолитики, аналгетики, перидуральная анестезия), вводятся антигипоксанты, средства, улучшающие маточно-плацентарный и фетоплацентарный кровоток; по показаниям гипотензивная терапия. При АД выше 160/ 100 мм рт. ст. показана управляемая нормотония (ганглиоблокаторами), при неэффективности — выключение потужного периода акушерскими щипцами при головном предлежании или экстракция плода за тазовый конец при наличии условий. Профилактика кровотечения в конце 11 и 111 периодах родов, продолжить в послеродовом периоде (в/ в капельно окситоцин), каждые 15 мин контроль АД и состояния родильницы.
В послеродовом периоде продолжают лечение АГ. При выписке из родильного дома – индивидуальный подбор контрацепции, передача патронажа в женскую консультацию.





