RCHR (Kazakistan Cumhuriyeti Sağlık Bakanlığı Cumhuriyetçi Sağlığı Geliştirme Merkezi)
Versiyon: Kazakistan Cumhuriyeti Sağlık Bakanlığı'nın klinik protokolleri - 2015
Anlamlı proteinüri olmadan gebeliğe bağlı hipertansiyon (O13), Belirgin proteinüri ile birlikte gebeliğe bağlı hipertansiyon (O14), Gebelik, doğum ve lohusalığı komplikasyona uğratan önceden mevcut hipertansiyon (O10), Eklampsi (O15)
kadın doğum ve jinekoloji
Genel bilgi
Kısa Açıklama
Tavsiye edilen
Uzman tavsiyesi
PVC üzerine RSE "Cumhuriyetçi
sağlık geliştirme merkezi"
sağlık Bakanlığı
ve sosyal gelişim
10 Aralık 2015 tarihli 19 No'lu Protokol
Protokol adı: Hamile kadınlarda arteriyel hipertansiyon
Arteriyel hipertansiyon- sistolik kan basıncının ≥140 mm Hg olması olarak tanımlanır. ve diyastolik kan basıncı ≥90 mm Hg. Dinlenme halinde 5 dakika süreyle, 2 dakika arayla iki kez ölçüldü.
Hipertansiyon dereceleri
hafif hipertansiyon - diyastolik kan basıncı 90-99 mmHg, sistolik kan basıncı 140-149 mmHg.
· orta derecede hipertansiyon - diyastolik kan basıncı 100-109 mmHg, sistolik kan basıncı 150-159 mmHg.
· şiddetli hipertansiyon - diyastolik kan basıncı 110 mmHg. veya daha yüksek, sistolik kan basıncı 160 mmHg. veya daha yüksek.
ICD-10 kodu/kodları:
O10 Gebelik, doğum, lohusalık ve doğum sonrası dönemi zorlaştıran önceden var olan hipertansiyon
O13 Gebeliğe bağlı hipertansiyon, anlamlı proteinüri olmadan
O14 Gebeliğe bağlı hipertansiyon, belirgin proteinüri ile birlikte
O15 Eklampsi
Protokolde kullanılan kısaltmalar:
tansiyon - Atardamar basıncı
ALT- Alanin aminotransferaz
APF- Anjiyotensin dönüştürücü enzim
AST- Aspartat aminotransferaz
sutyen - Anjiyotensin reseptör blokerleri
DBP- Diyastolik kan basıncı
DPA - Doppler göbek arteri
IAJ- Amniyotik sıvı indeksi
BMI - Vücut kitle indeksi
CTG- Kardiyotokografi
MO- Tıbbi organizasyon
UAC- Genel kan analizi
PHC - Birinci basamak sağlık hizmeti
RK- Kazakistan Cumhuriyeti
RKÇ - Randomize klinik çalışma
BAHÇE - Sistolik tansiyon
Ultrason - Ultrasonografi
ECHO KG - ekokardiyografi
Protokolün geliştirilme tarihi: 2013 (2014/2015'te revize edildi).
Protokol kullanıcıları: kadın doğum uzmanları-jinekologlar, anestezistler-resüsitatörler.
Kanıtların güvenilirliği:
Düzey A (en yüksek kanıt düzeyi): Randomize kontrollü çalışmaların (RKÇ'ler) sistematik incelemelerine dayanan öneriler en yüksek düzeyde kanıt sağlar (Seviye 1a), bireysel RCT'lere dayanan öneriler ise daha düşük düzeyde kanıt sağlar (Seviye 1b).
Düzey B: Öneriler klinik araştırmaların sonuçlarına dayanmaktadır ancak RCT'lerden daha düşük kalitededir. Buna kohort çalışmaları (Düzey 2a ve 2b) ve vaka kontrol çalışmaları (Düzey 3a ve 3b) dahildir.
Düzey C: Öneriler vaka serilerinden veya düşük kaliteli kohort ve vaka kontrol çalışmalarından (kontrol grubu olmayan) elde edilen sonuçlara dayanmaktadır.
Düzey D: Öneriler, açık bir eleştirel değerlendirme olmaksızın uzman görüşüne veya fizyoloji bilgisine dayanmaktadır.
sınıflandırma
Klinik sınıflandırma:
· Xkronik arteriyel hipertansiyon- Hamilelikten önce mevcut olan veya hamileliğin 20. haftasından önce tespit edilen hipertansiyon. Hipertansiyon doğumun 6 haftasından sonra da devam ediyor.
· Gestasyonel hipertansiyon- Gebeliğin 20. haftasından sonra ortaya çıkar, doğum sonrası 6-8 hafta içinde kan basıncı normale döner.
· Preeklampsi- bu, günlük idrarda 300 mg'dan fazla protein içeren proteinüri ile 20 hafta sonra ortaya çıkan hipertansiyondur.
· Tşiddetli preeklampsi- şiddetli arteriyel hipertansiyon ve/veya semptomları ve/veya biyokimyasal ve/veya hematolojik bozuklukların eşlik ettiği preeklampsi (şiddetli baş ağrısı, bulanık görme, epigastrik ağrı ve/veya bulantı, kusma, papilödem, klonus, karaciğerde hassasiyet, trombosit sayısının 100 x 106 g'ın altında olması) /l, karaciğer enzimlerinde artış).
· ahclompsia- Preeklampsi ile ilişkili konvülsif durum, laboratuvar parametrelerinde (kreatinin, transaminazlar, bilirubin, trombositler) anormalliklerin olduğu veya olmadığı önemli proteinüri (günlük idrarda 300 mg'dan fazla protein)
· HELLP sendromu- Karaciğer enzimlerinin aktivitesinde artış, trombosit sayısında azalma, mikroanjiyopatik hemolitik anemi.
Klinik tablo
Belirtiler, kurs
Teşhis kriterleri:
Şikayetler ve anamnez:
Şikayetler:
· baş ağrısı;
· bulantı kusma;
· epigastriumda ağrı, sağ hipokondriyum;
· şişme;
· idrara çıkmada azalma.
Anamnez:öykü, gebelik dışında/veya önceki gebeliklerde hipertansiyon varlığına işaret edebilir.
Fiziksel Muayene:
Genel muayene:
· arteriyel hipertansiyon;
· şişme;
· proteinüri;
· görme bozukluğu;
· kusmak;
klonus (bireysel kas gruplarının konvulsif seğirmesi);
· Karaciğerin palpasyonunda ağrı.
Teşhis
Temel ve ek teşhis önlemlerinin listesi.
Acil hastaneye yatış sırasında yatan hasta düzeyinde yapılan temel (zorunlu) tanı muayeneleri Ve
· şikayetlerin, tıbbi öykünün ve yaşam öyküsünün toplanması;
· fizik muayene (hamile kadının durumunun değerlendirilmesi, artan kan basıncı, nabız);
· trombosit sayımı ile birlikte tam kan sayımı;
· tek porsiyon idrarda veya günlük proteinüride proteinin kantitatif tespiti;
· biyokimyasal kan testi (transaminazların ve bilirubin, kreatinin tayini);
· Fetal kardiyotokografi, fetal biyofiziksel profil, göbek arterinin Dopplerometrisi.
Acil hastaneye yatış sırasında hastane düzeyinde yapılan ek tanı muayeneleri VeSavunma Bakanlığı'nın emri uyarınca test tarihinden itibaren 10 günden fazla bir süre geçtikten sonra:
· intraserebral kanamadan şüpheleniliyorsa fundusun muayenesi;
· Karaciğer veya böbreklerde patoloji şüphesi olması durumunda karın organlarının ultrasonu;
· Kronik arteriyel hipertansiyon için ECHO CG;
Acil bakım aşamasında gerçekleştirilen teşhis önlemleri:
· şikayetlerin, tıbbi öykünün ve yaşam öyküsünün toplanması;
· fizik muayene (KB);
· proteinürinin belirlenmesi (test şeritleri).
Enstrümantal çalışmalar:
· Fetal CTG;
· Fetal biyoprofil;
· Göbek kordonu damarlarının Doppler analizi.
Şiddetli hipertansiyon ve preeklampsi varlığında intrauterin fetüsün durumunun izlenmesi zorunludur. Çalışmanın sıklığı, hipertansiyonun ciddiyeti, preeklampsi varlığı ve fetüsün durumunu değerlendiren önceki bir çalışmadan elde edilen verilere göre belirlenir.
Uzmanlara danışma endikasyonları: yalnızca belirtilirse.
Laboratuvar teşhisi
Laboratuvar araştırması:
Protein ölçümüidrarda:
· idrarın tek bir kısmında - 0,3 g/l'den fazla;
· günlük proteinüri - günlük idrarda 0,3 g/s'den fazla proteinüri.
Trombosit sayımı ile tam kan sayımı- 100 x 106 g/l'nin altındaki trombositler;
Kan Kimyası- karaciğer enzimlerinin seviyesinde normun 2 katından fazla artış (AST normu 0-30 IU/l, ALT 0-20 IU/l ile 70 IU/l'nin üzerinde ALAT veya AST)
Ayırıcı tanı
Ayırıcı tanı:
Tablo No.1.Gebe kadınlarda arteriyel hipertansiyonun ayırıcı tanısı
| Nozolojik formlar | Kronik arteriyel hipertansiyon | Gebelik hipertansiyonu | Preeklampsi |
| Tarih, tansiyon | Hamilelikten önce var | Gebeliğin 20. haftasından sonra ortaya çıkar | Önceki gebelikte mümkün, Gebeliğin 20. haftasından sonra ortaya çıktı |
| Proteinüri | 0,3 g/l'den az | 0,3 g/l'den az | 0,3 g/l'den fazla |
| kan testi (AST, ALT, bilirubin, kreatinin, trombosit düzeyi) | Genellikle normal | Genellikle normal | Trombosit sayısında 100 x 106 g/l'nin altına olası azalmalar, transaminazların 2 kattan fazla artması, son derece nadir görülen HELLP sendromu. |
| Rahim içi fetüsün durumu | Çoğunlukla tatmin edici | Çoğunlukla tatmin edici | Olası IUGR |
Yurtdışında tedavi
Kore, İsrail, Almanya ve ABD'de tedavi alın
Yurtdışında tedavi
Sağlık turizmi konusunda tavsiye alın
Tedavi
Tedavi hedefleri:
Arteriyel hipertansiyonu olan hamile kadınların belirlenmesi, dahil. preeklampsi durumunda, hamile kadının ve intrauterin fetüsün durumunun ciddiyetine göre yeterli izleme, anne ve yenidoğan morbidite/mortalite/sakatlığını azaltmak için en uygun zamanlama ve doğum yönteminin seçilmesi.
Tedavi taktikleri: Kan basıncını 150/100 mm Hg'nin altında stabilize etmek için antihipertansif tedavi. Hedef organ hasarı olan kronik arteriyel hipertansiyon varlığında hedef kan basıncı 140/90 mm Hg'nin altındadır. Şiddetli gebelik hipertansiyonu ve şiddetli preeklampsi için magnezyum sülfat kullanılarak antikonvülsan tedavi endikedir.
Kronik arteriyel hipertansiyonda gebelik yönetimi:
Kan basıncı 160/110 mmHg'nin altında olan kronik hipertansiyonlu kadınlarda, intrauterin fetüsün durumu dikkate alınarak uygulanan antihipertansif tedavi ne olursa olsun 37 haftadan önce doğum yapmayın.
Kan basıncı 160/110 mmHg'nin altında olan kronik hipertansiyonu olan kadınlar için. 37 haftadan sonra, antihipertansif tedavi olsun veya olmasın, doğumun zamanlamasına, anne ve fetusa ait endikasyonlara ayrı ayrı karar verilmelidir.
Gebelik yaşına bakılmaksızın dirençli hipertansiyonu olan kadınlara doğum.
Kronik hipertansiyon için fetal izleme
Kronik hipertansiyonu olan kadınlar, 28-30 hafta ile 32-34 hafta arasında fetal büyüme ve amniyotik sıvı hacmi testinin yanı sıra göbek arteri Doppler takibi için ultrason muayenesinden geçmelidir. Sonuçlar normalse, başka klinik belirtiler olmadığı sürece bu önlemlerin 34 hafta sonra tekrarlanmasına gerek yoktur.
Kronik hipertansiyonu olan kadınlara yalnızca anormal fetal aktivite varsa kardiyotokografi çekilmelidir.
Endikasyonlara göre (CTG, BPP) fetal durumun tekrarlanan tam muayenesi
Gebelik hipertansiyonu ile gebelik ve doğumun yönetimi.
| Hipertansiyon derecesi | Şiddetli hipertansiyon (160/110 mmHg veya daha yüksek) | ||
| Hastaneye yatış | HAYIR | Evet | Evet (kan basıncı 159/109 mmHg veya altına kadar) |
| Tedavi | HAYIR |
öncelik için tedavi bakımı: . diyastolik tansiyon 80-100 mmHg arasındadır. . sistolik tansiyon 150 mmHg'den az |
Nifedipin veya metildopa sözlü olarak öncelik için tedavi bakımı: . diyastolik arteriyel . sistolik arteriyel |
| Kan basıncı ölçümü | Haftada bir kereden fazla değil | Günde en az iki kez | Günde en az dört kez |
| Proteinüri testi |
Her doktora gitmek kullanmak nicel tanım tek kullanımlık sincap idrar porsiyonları veya sincap içeride günlük idrar. |
Her ziyaret doktor kullanımı nicel protein tayini idrarın tek kısmı veya sincap içeride günlük idrar. |
Günlük kullanım nicel protein tayini idrarın tek kısmı veya sincap içeride günlük idrar. |
| Kan tahlili |
Sadece rutin doğum öncesi bakım |
Böbrek fonksiyon testi, tam kan sayımı, transaminaz, bilirubin. Gerçekleştirme ileri analiz durumda kan proteinüri yokluğu daha sonra doktor ziyaretleri |
Analiz giriş ve sırasında gözlem haftalar: . Böbrek fonksiyonu, tam kan sayımı, transaminaz, bilirubin. |
| Fetal izleme |
Ultrason, biyofiziksel profil, göbek arterinin DPA'sı 34 haftaya kadar. Normalse testleri belirtildiği gibi tekrarlayın. Anormal fetal aktivite için CTG Endikasyonlara göre (CTG, BPP) fetal durumun tekrarlanan tam muayenesi |
Şiddetli gebelikte planlı konservatif tedavi ile hipertansiyon gereklidir Normal göstergelerle CTG haftada bir kez. . vajinal kanama . karın ağrısı Biyometri, IAF tespiti, DPA'nın artık daha sık olmaması, her 2 haftada bir. Doğum ve fetal izleme yapılmalıdır. planlanmış |
|
|
Teslimat tarihleri: Antihipertansif tedavisi olsun veya olmasın, kan basıncı 160/110 mmHg'nin altında olan gebelik hipertansiyonu olan kadınlarda 37. haftadan önce doğum yapmayın. Kan basıncı 160/110 mmHg'nin altında olan gebelik hipertansiyonu olan kadınlar için. Antihipertansif tedavi olsun ya da olmasın 37 haftadan sonra doğumun zamanlamasına ve anne ve rahim içi endikasyonlara bireysel olarak karar verilmelidir. Dirençli gestasyonel hipertansiyonu olan kadınlara, bir kortikosteroid kürünü tamamladıktan sonra (gerekirse) doğum sağlayın. |
|||
|
Doğum içi bakım Doğumun ikinci aşamasının yönetimi |
|||
Preeklampsi ile hamilelik ve doğumun yönetimi
| Hipertansiyon derecesi | Hafif hipertansiyon (140/90 ila 149/99 mmHg) | Orta hipertansiyon (150/100 ila 159/109 mmHg) | Şiddetli hipertansiyon (160/110 mmHg veya daha yüksek) |
| Hastaneye yatış | Evet | Evet | Evet |
| Tedavi | HAYIR |
Oral metildopa olarak öncelik için tedavi bakımı: . diyastolik tansiyon 80-100 mmHg arasındadır. . sistolik tansiyon 150 mmHg'den az |
Nifedipin veya metildopa sözlü olarak öncelik için tedavi bakımı: . diyastolik arteriyel basınç 80-100 mmHg arasındadır. . sistolik arteriyel basınç 150 mmHg'den az |
| Kan basıncı ölçümü | Günde en az 4 kez | Klinik duruma bağlı olarak günde 4 defadan fazla | |
| Proteinüri testi |
Kantitatif proteinüri analizini tekrarlamayın |
Kantitatif proteinüri analizini tekrarlamayın | |
| Kan tahlili |
Gözlem kullanım aşağıdaki iki kez test hafta içinde: . Böbrek fonksiyonu, tam analiz kan, transaminaz, bilirubin |
Gözlem kullanım aşağıdaki analizler Haftada üç kez: . böbrek fonksiyonu, tam kan testi, transaminaz, bilirubin |
Gözlem kullanım aşağıdaki analizler Haftada üç kez: . böbrek fonksiyonu, tam Kan tahlili, transaminaz, bilirubin |
| Fetal izleme |
Konservatif tedavi planlanıyorsa gerekli . Ultrason, biyofiziksel profil, göbek arterinin DPA'sı Normal CTG okumalarıyla haftada bir kez. CTG'nin tekrarlanması için endikasyonlar: . Fetal hareketteki değişiklikler . vajinal kanama . karın ağrısı . annenin durumunun kötüleşmesi Biyometri, AFI'nin belirlenmesi, DPA 2 haftadan daha sık olmamalıdır. Doğum ve fetal izleme planlanmalıdır |
||
|
Teslimat tarihleri: Aşağıdaki koşullar karşılanırsa şiddetli preeklampsi durumunda hamileliği 34 haftaya uzatmak mümkündür: Şiddetli hipertansiyon tedavi edilebilir · trombositopeni artmaz, ALT, AST artmaz · intrauterin fetüsün durumu kötüleşmiyor organ yetmezliği belirtisi yok HELLP sendromu yok 34 haftadan önce elektif doğum ihtiyacına ilişkin klinik ve laboratuvar kriterleri dikkatle belgelenmelidir. Şiddetli preeklampsili hamile kadınlar 24 ila 48 saat içinde doğum yapar. Preeklampsi ve orta-hafif hipertansiyonu olan kadınlara, anne ve fetusun durumuna, risk faktörlerine ve yenidoğan yoğun bakım olanaklarına bağlı olarak 34-36. haftada doğum teklif edin. |
|||
|
Doğum içi bakım Doğum sırasında kan basıncı ölçülmelidir: . Hafif ila orta dereceli hipertansiyonu olan kadınlarda saatte 1 kez . Şiddetli hipertansiyonu olan kadınlarda sürekli izleme. Doğum sırasında antihipertansif tedaviye devam edin. Endikasyonlara göre hematolojik ve biyokimyasal izleme Epidural analjezi sırasında tıbbi bakım Düşük doz epidural analjezi ve kombine spinal epidural analjezi sağlanana kadar şiddetli preeklampsili kadınlara intravenöz sıvı yüklemeyin. Doğumun ikinci aşamasının yönetimi Doğumun ikinci aşamasının süresini sınırlamayın: . Hafif veya orta dereceli hipertansiyonu stabil olan kadınlarda . Şiddetli hipertansiyonu olan kadınlarda kan basıncı kabul edilebilir sınırlar içinde kontrol ediliyorsa. Hipertansiyonu ilk tedaviye yanıt vermeyen şiddetli hipertansiyonu olan kadınlar için doğumun ikinci aşamasında operatif doğum (sezaryen, forseps, vakum ekstraksiyonu) önerilmektedir. |
|||
| Sezaryen doğuma karşı doğum indüksiyonu Şiddetli hipertansiyonu, şiddetli preeklampsisi veya eklampsisi olan kadınlar için klinik endikasyona ve kadının onayına bağlı olarak doğum yöntemini seçin | |||
|
Sıvı dengesi ve hacim genişlemesi Hidralazin prenatal bir antihipertansif ajan olmadığı sürece şiddetli preeklampsili kadınlarda infüzyon tedavisi sırasında hacim genişletmeyi kullanmayın. Şiddetli preeklampsili kadınlarda sıvı kaybı (örneğin kanama) olmadığı sürece sıvı uygulamasını 80 ml/saat ile sınırlayın. |
|||
İlaç tedavisi:
Şiddetli hipertansiyon/şiddetli preeklampsi için antikonvülzanlar: Yoğun bakım ortamında şiddetli preeklampsisi olan kadınlara, kadının 24 saat içinde doğum yapması planlanıyorsa, intravenöz magnezyum sülfat verilmesi düşünülmelidir.
Magnezyum sülfat tedavisi düşünülürken şiddetli preeklampsinin aşağıdaki özellikleri dikkate alınmalıdır:
Şiddetli hipertansiyon ve proteinüri veya hafif veya orta derecede hipertansiyon ve proteinüri ile birlikte bir veya daha fazlası:
· şiddetli baş ağrısı belirtileri;
· gözlerin önünde kararma veya göz kırpma gibi görme sorunları;
· kaburgaların altında şiddetli ağrı veya kusma;
Papilödem;
· kas kasılması belirtileri (3 ritim);
palpasyonda karaciğer duyarlılığı;
· HELLP sendromu;
· trombosit sayısının litre başına 100 × 109'un altına düşmesi;
· Karaciğer enzimlerinin ihlali.
Magnezyum sülfat uygulamak için aşağıdaki rejimi kullanın:
· 4 g'lık bir yükleme dozu intravenöz olarak 5 dakika boyunca uygulanmalı, ardından 24 saat süreyle 1 g/saat uygulanmalıdır;
· magnezyum sülfat - 5 dakika boyunca intravenöz olarak %25 16-20 ml, ardından 24 saat boyunca 1 g/saat kuru madde oranında intravenöz idame dozu uygulanır. Konvülsiyonların varlığında, 5 dakika boyunca ilave 2-4 g kuru madde dozu uygulanır;
Antihipertansif ilaçlar:
· α-adrenerjik agonistler - metildopa;
· β-blokerler – atenolol, nebivolol;
· α ve β-blokörler - labetalol (Kazakistan Cumhuriyeti'nde tescil edildikten sonra);
Kalsiyum kanal blokerleri - nifedipin;
· α-adrenerjik blokerler - urapidil;
· periferik vazodilatörler - hidralazin (Kazakistan Cumhuriyeti'nde tescil edildikten sonra).
Antihipertansif tedavi, hipertansiyonun ciddiyetine bağlı olarak ayrı ayrı reçete edilir!
Kortikosteroidler.
Doğumun 24-34 haftada gerekli olması durumunda aşağıdakiler belirtilir:
· deksametazon 6 mg IM her 12 saatte bir No. 4;
· veya betametazon 12 mg IM her 24 saatte bir No. 2.
35 ila 36. gebelik haftaları arasındaki doğumlarda deksametazon/betametazon kullanımını düşünün.
İlaç dışı tedavi:
Kronik arteriyel hipertansiyon için - Sofra tuzunu azaltarak veya değiştirerek düşük diyet sodyum alımını koruyun.
Diğer tedaviler: HAYIR.
Cerrahi müdahale: HAYIR
Tedavi etkinliğinin göstergeleri:
· sistolik ve/veya diyastolik kan basıncında azalma/hedef kan basıncı seviyesine ulaşılması;
· hipertansif krizlerin olmaması;
- Yaşam kalitesini korumak/iyileştirmek
Hastaneye yatış
Hastanede yatış türünü belirten hastaneye yatış endikasyonları:
Acil hastaneye yatış endikasyonları:
· herhangi bir derecede arteriyel hipertansiyonla birlikte preeklampsi;
· Şiddetli hipertansiyon.
Planlı hastaneye yatış endikasyonları:
· orta derecede hipertansiyon.
Önleme
Önleyici eylemler
Hamilelik sırasında hipertansif bozukluk risklerinin azaltılması.
Uyarı işaretleri konusunda danışmanlık:
· Güçlü Baş ağrısı;
· gözlerin önünde kararma ve titreme gibi görme sorunları;
· hipokondriyumda şiddetli ağrı;
· kusmak;
Yüzün, kolların veya bacakların ani şişmesi.
Asetilsalisilik asit almak:
· Preeklampsi gelişme riski yüksek olan kadınların doğumdan önceki 12 haftadan itibaren günde 75 mg asetilsalisilik asit almaları önerilir.
Preeklampsi gelişme riski yüksek olan hamile kadınlar:
· önceki hamilelikte hipertansif hastalık;
· kronik böbrek hastalığı;
Sistemik lupus eritematozus veya antifosfolipid sendromu gibi otoimmün hastalıklar;
· diyabet tip 1 veya 2;
· kronik hipertansiyon;
· Preeklampsi gelişimi açısından bir veya daha fazla orta dereceli risk faktörüne sahip kadınlar için, doğumdan önceki 12. gebelik haftasından itibaren günlük 75 mg asetilsalisilik asit önerilir;
Orta düzeyde riski gösteren faktörler:
· ilk hamilelik;
· 40 yaşında veya daha büyük;
· gebelikler arasındaki sürenin 10 yıldan fazla olması;
· İlk randevuda BMI 35 kg/m² veya daha fazla;
· ailede preeklampsi öyküsü;
· çoklu hamilelik.
Daha fazla yönetim:
Kronik hipertansiyonu olan kadınlar doğumdan sonra gereklidir:
· kan basıncını 140/90 mmHg'nin altında tutmak;
· Doğum öncesi antihipertansif tedaviye devam edin;
· Gerekirse doğumdan 2 hafta sonra antihipertansif tedaviyi yeniden düşünün;
Bir kadın hamilelik sırasında kronik hipertansiyon tedavisi için metildopa kullanıyorsa, doğumdan sonraki 2 gün içinde almayı bırakmalı ve hamilelikten önce aldığı antihipertansif tedaviye devam etmelidir.
· Doğumdan 6-8 hafta sonra arteriyel hipertansiyon hakkında tıbbi rapor verin.
Sonraki hamileliği planlamak
· Hamile kalmaları durumunda (tercihen ilk 2 gün içinde) ACE inhibitörleri veya ARB kullanan kadınlara antihipertansif tedaviyi durdurun ve alternatifler önerin;
Gebelik hipertansiyonu olan kadınlar doğumdan sonra:
· Kan basıncını günlük olarak ölçün;
· kan basıncı 140/90 mmHg'nin altına düşerse antihipertansif tedaviyi azaltmayı düşünün;
Bir kadın hamilelik sırasında gebelik hipertansiyonunu tedavi etmek için metildopa aldıysa, doğumdan sonraki 2 gün içinde bunu almayı bırakmalıdır;
· Gestasyonel hipertansiyonu olan, antihipertansif tedavi almamış ve doğum yapmış kadınların kan basıncının 149/99 mmHg'nin üzerinde olması durumunda antihipertansif tedaviye başlanmalıdır;
· Gebelik hipertansiyonu olan ve antihipertansif tedavi almaya devam eden kadınlara, kamu (hastane dışı) bakıma geçişten 2 hafta sonra tıbbi rapor sunmak;
· Doğumdan 6-8 hafta sonra gebelik hipertansiyonu hakkında doktor raporu verin.
· Hipertansiyon 6-8 hafta devam ederse, hipertansif durumlar konusunda uzman bir uzmana (kardiyolog) danışılması endikedir.
Doğum sonrası muayene, gözlem ve tedavi
Preeklampsi.
Antihipertansif tedavi almayan preeklampsili kadınlar doğum sonrası dönemde kan basınçlarını izlemelidir:
Kadın hastanedeyken günde en az 4 kez
· Bir kadının kan basıncı 3-5. günlerde yükselmişse, daha sonra normal düzeye ulaşana kadar günaşırı kan basıncının kontrol edilmesi gerekir.
· Antihipertansif tedavi almamış ve doğum yapmış preeklampsili kadınlar, kan basıncının 150/100 mmHg olması durumunda antihipertansif tedaviye başlamalıdır. veya daha yüksek.
Her tansiyon ölçümünde şiddetli baş ağrısı ve epigastrik ağrı ile ilgili şikayetleri netleştirin.
Antihipertansif tedavi gören preeklampsili kadınların kan basınçlarını ölçtürmeleri gerekir:
· Kadın hastanedeyken günde en az 4 kez, hastaneden taburcu olduktan sonraki 2 haftaya kadar 1-2 günde bir.
Antihipertansif tedavi alan preeklampsili kadınlar:
· Doğum öncesi antihipertansif tedaviye devam edin.
· Kan basıncı 140/90 mmHg'nin altına düşerse antihipertansif tedaviyi azaltmayı düşünün.
· Kan basıncı 130/80 mmHg'nin altına düşerse antihipertansif tedaviyi azaltın.
Bir kadın preeklampsiyi tedavi etmek için metildopa alıyorsa, doğumdan sonraki 2 gün içinde bu ilacı almayı bırakmalıdır.
Deşarj kriterleri:
· preeklampsi semptomları yok;
· Tedavili veya tedavisiz kan basıncı düzeyi 149/99 mmHg'dir. veya altında;
· İyileştirilmiş veya stabil kan testi sonuçları.
Taburcu olduktan sonra aşağıdakileri içeren öneriler verilir:
· kan basıncı kontrolü, antihipertansif tedavinin düzeltilmesi
semptomların kendi kendine izlenmesi
· Doğumdan 2, 6-8 hafta sonra tekrarlanan muayeneler. Hipertansiyon devam ederse bir hipertansiyon uzmanına başvurun
Hematolojik ve biyokimyasal izleme
Preeklampsi ve hafif ila orta dereceli hipertansiyonu olan kadınlar şunları yapmalıdır:
· doğumdan sonraki 48-72 saat içinde trombosit, transaminaz ve serum kreatinin sayısını ölçün;
· eğer sonuçlar normalse yeniden muayene yapılmasına gerek yoktur;
· biyokimyasal ve hematolojik parametreler düzelir ancak anormal normal aralıkta kalırsa, doğum sonrası muayene sırasında (doğumdan 6-8 hafta sonra) klinik olarak belirtildiği gibi trombosit sayısı, transaminazlar veya serum kreatinin ölçümünün tekrarlanması gerekir;
· Biyokimyasal ve hematolojik parametreler gebelik normlarına göre düzelmiyorsa, klinik endikasyonlara göre trombosit sayısı, transaminaz veya serum kreatinin ölçümünün tekrarlanması gerekir;
· Preeklampsili kadınların doğum sonrası muayene sırasında (doğumdan 6-8 hafta sonra) idrar göstergesi testi yaptırmaları gerekir;
· Doğum sonrası dönemde kreatinin normal sınırlarda ise sıvı dengesinin ölçülmesine gerek yoktur;
· Doğum sonrası dönemde (doğumdan sonra 6-8 hafta) kalıcı proteinürisi olan preeklampsili kadınlara ek böbrek fonksiyonu testleri yapılması ve doğumdan 3 ay sonra bir nefroloğa sevk edilmesi önerilir.
Konsültasyonlar ve sonrası bakım
Uzun vadede kardiyovasküler hastalık riski
Gebelik hipertansiyonu veya preeklampsisi olan kadınlara ve onların sağlık uzmanlarına, bu durumların yüksek tansiyona yakalanma riskinin artması ve bunun ileriki yaşlardaki sonuçlarıyla ilişkili olduğunu söyleyin.
Trombofili ve preeklampsi riski
Preeklampsi geçiren kadınlarda trombofili taraması rutin olarak yapılmamalıdır.
Hamilelik sırasında hipertansif bozuklukların tekrarlama riski
Gebelik hipertansiyonu olan kadınları aşağıdaki gelişme riskleri konusunda bilgilendirin:
gelecekteki gebelik hipertansiyonu 6 gebelikte 1 (%16) ila 2 gebelikte 1 (%47) arasında değişmektedir;
gelecekteki preeklampsi 50 gebelikte 1 (%2) ile 14 gebelikte 1 (%7) arasında değişmektedir;
Preeklampsi geçiren kadınlara aşağıdaki gelişme risklerini söyleyin:
Gelecekteki gebelik hipertansiyonu 8 gebelikte 1 (%13) ile 2 gebelikte 1 (%53) arasında değişmektedir;
gelecekteki preeklampsi yaklaşık 6 gebelikten 1'inden (%16) sorumludur;
· Gelecekteki preeklampsi, eğer preeklampsi şiddetli preeklampsi, HELLP sendromu veya 34 haftadan önce erken doğuma yol açan eklampsi ile komplike olmuşsa yaklaşık 4 gebelikten 1'inden (%25) ve eklampsinin erken doğumla sonuçlanması durumunda yaklaşık 2 gebelikten 1'inden (%55) sorumludur. 28 haftadan önce doğum.
Gebelikler arasındaki süre ve gebelik sırasında hipertansif bozuklukların tekrarlaması:
· Preeklampsi geçirmiş kadınlarda gebelikler arasındaki süre 10 yıldan fazla olduğunda gebelik sırasında hipertansif bozuklukların tekrarlama riski artar;
· Vücut kitle indeksi ve hamilelik sırasında hipertansif bozuklukların nüksetmesi: BMI'si 30 veya daha fazla olan ve preeklampsi geçiren kadınlara vücut kitle indeksini normal aralıkta tutmaları ve korumaları konusunda öneride bulunun.
Bilgi
Kaynaklar ve literatür
- Kazakistan Cumhuriyeti Sağlık Bakanlığı RCHR Uzman Konseyi toplantı tutanakları, 2015
- Referans listesi: 1) Gebelikte hipertansiyon: gebelik sırasında hipertansif bozuklukların yönetimi Ulusal Sağlık ve Klinik Mükemmellik Enstitüsü (NICE) tarafından görevlendirilen Ulusal Kadın ve Çocuk Sağlığı İşbirliği Merkezi, Ağustos 2010 (gözden geçirilmiş yeniden basım Ocak 2011). 2) Atallah A.N., Hofmeyr G.J., Duley L. Hipertansif bozuklukların ve ilgili sorunların önlenmesi için hamilelik sırasında kalsiyum takviyesi (Cochrane incelemesi). İçinde: Cochrane. 3) Eclampsia.RCOG Kılavuzlarının Yönetimi. 4) Şiddetli preeklampsi ve eklampsinin yönetimi. Klinik Kaynak Verimliliği Destek Ekibi 5) Preeklampsi - çalışma grubu önerileri. RCOG Yönergeleri. 6) Sibai B.M., Spinnato J.A., Watson D.L., Hill G.A., Anderson G.D. 303'teki gebelik sonucu
Bilgi
Yeterlilik bilgilerine sahip protokol geliştiricilerin listesi:
1) Sakieva Hanshayim Zharasovna - Tıp Bilimleri Doktoru, M. Ospanov'un adını taşıyan Batı Kazakistan Devlet Tıp Üniversitesi'nde RSE Profesörü.
2) Patsaev Talgat Anapievich - Tıp Bilimleri Doktoru "Bilimsel Kadın Hastalıkları, Jinekoloji ve Perinatoloji Merkezi", ameliyat birimi başkanı.
3) An Zoya Nikolaevna - JSC "Ulusal Annelik ve Çocukluk Bilim Merkezi", kadın doğum uzmanı-jinekolog.
4) Bapaeva Gauri Billakhanovna - JSC Ulusal Annelik ve Çocukluk Bilim Merkezi bilim departmanı başkanı.
5) Iskakov Serik Sayatovich - doktorlar için ileri eğitim fakültesi, Astana Tıp Üniversitesi.
6) Sergey Yuryevich Lee - doğum uzmanı-jinekolog, JSC Ulusal Annelik ve Çocukluk Bilim Merkezi.
7) Shikanova Svetlana Yuryevna - PHE "M. Ospanov'un adını taşıyan Batı Kazakistan Devlet Tıp Üniversitesi" RSE Tıp Bilimleri Adayı, 1 Nolu Kadın Hastalıkları ve Doğum Anabilim Dalı Başkanı
8) Gurtskaya Gulnara Marsovna - Tıp Bilimleri Adayı, Astana Tıp Üniversitesi JSC Genel Farmakoloji Bölümünde Doçent, klinik farmakolog.
Çıkar çatışması olmadığının açıklanması: HAYIR.
İnceleyenler: Akhmedyanova Gaynil Ugubaevna Tıp Bilimleri Adayı, Profesör, Astana Tıp Üniversitesi JSC Kadın Hastalıkları ve Doğum Anabilim Dalı Başkanı.
Protokolü gözden geçirme koşullarının belirtilmesi:
Protokolün yayımlanmasından 3 yıl sonra ve yürürlüğe girdiği tarihten itibaren veya kanıt düzeyine sahip yeni yöntemlerin mevcut olup olmadığı itibarıyla gözden geçirilmesi.
_______________________________________________________________________________
Ek 1
Ayaktan kan basıncı ölçümü
Bir doktor randevusunda kan basıncını ölçerken aşağıdaki önlemlere uyulmalıdır:
· Kan basıncı ölçüm işlemine başlamadan önce hastanın 3-5 dakika oturmasını sağlayın.
· Kan basıncı, ölçümler arasında 1-2 dakika arayla en az iki kez ölçülmeli; Elde edilen sonuçlar çok farklıysa üçüncü bir tansiyon ölçümü yapılır. Gerekirse ortalama kan basıncı seviyesini göz önünde bulundurun.
· Ritim anormalse (örn. atriyal fibrilasyon/fibrilasyon), daha yüksek doğruluk için tekrarlanan kan basıncı ölçümleri yapılmalıdır.
· Standart boyutlu bir manşet kullanın (12-13 cm genişliğinde ve 35 cm uzunluğunda), ancak çok kalın kollar (omuz çevresi 32 cm'den büyük) veya çok ince kollar için sırasıyla daha büyük ve daha küçük bir manşet bulundurun.
· Manşon, hastanın herhangi bir pozisyonunda, kalp seviyesinde bulunmalıdır.
· Oskültasyon yöntemiyle Korotkoff seslerinin I. Aşamaları (ortaya çıkışı) ve V. Aşamaları (kaybolması) sırasıyla sistolik veya diyastolik kan basıncını belirlemek için kullanılır.
· Bu durumda en yüksek kan basıncını kollardan birinde kaydedin. Olası farklılıkların tespiti için hastanın ilk muayenesinde her iki koldan da kan basıncı ölçülmelidir.
· Yaşlı hastalarda, diyabet veya diğer hastalıkları olan hastalarda ortostatik hipotansiyonu tespit etmek için ayrıca ayakta, ayağa kalktıktan 1, 3 ve 5 dakika sonra kan basıncı ölçülmelidir.
· Standart bir kan basıncı ölçümünde ikinci ölçümden sonra hasta otururken (en az 30 saniye süreyle) palpasyonla kalp atış hızı da değerlendirilir.
_________________________________________________________________________________
Hipertansif durumlara tıbbi bakım sağlamaya yönelik algoritmalar
Algoritma No. 1: Hamilelik sırasında hipertansif hastalık riskini azaltmaya yönelik bilgiler
Algoritma No. 3 Kronik hipertansiyon
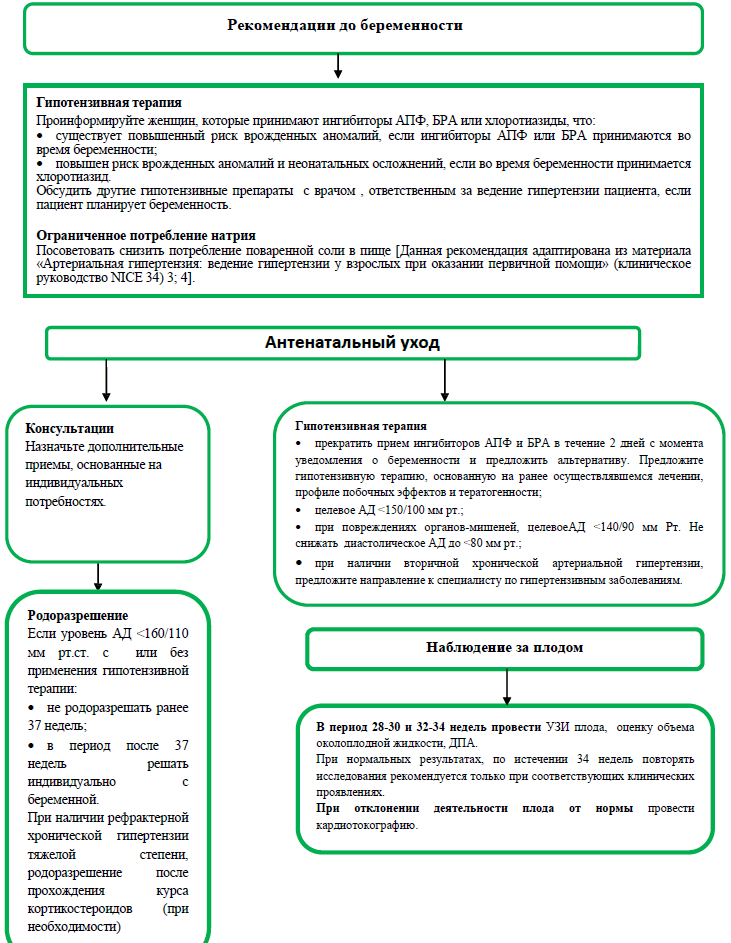

Algoritma No. 4 Gebe kadınlarda hipertansiyon/gestasyonel hipertansiyon

# Labetalol† dışındaki ilaçlarla tedaviyi ancak kadının, fetüsün ve yenidoğanın yan etki profilini değerlendirdikten sonra önerin. Alternatif olarak metildopa† ve nifedipin† gibi ilaçlar da dahil edilebilir. † Hamilelik ve emzirme dönemindeki kontrendikasyonlar ve özel uyarılar için Kırgız Cumhuriyeti'ne bakınız.

Ekli dosyalar
Dikkat!
- Kendi kendine ilaç vererek sağlığınıza onarılamaz zararlar verebilirsiniz.
- MedElement web sitesinde yayınlanan bilgiler, bir doktorla yüz yüze görüşmenin yerini alamaz ve almamalıdır. Sizi ilgilendiren herhangi bir hastalık veya semptomunuz varsa mutlaka bir sağlık kuruluşuna başvurun.
- İlaç seçimi ve dozajı bir uzmanla tartışılmalıdır. Hastanın vücudunun hastalığını ve durumunu dikkate alarak yalnızca doktor doğru ilacı ve dozajını yazabilir.
- MedElement web sitesi yalnızca bir bilgi ve referans kaynağıdır. Bu sitede yayınlanan bilgiler izinsiz olarak doktorun talimatlarını değiştirmek için kullanılmamalıdır.
- MedElement editörleri bu sitenin kullanımından kaynaklanan herhangi bir kişisel yaralanma veya maddi zarardan sorumlu değildir.
17484 0
Arteriyel hipertansiyon, kardiyovasküler mortalitenin ana nedenlerinden biridir ve modern kriterlere göre toplumdaki prevalansı yaklaşık %50'dir. Hipertansiyonun arka planına karşı hamilelik taşıma tehlikesi, kombine gestoz gelişme riski ile belirlenir. Bu komplikasyonun sonuçları serebrovasküler kazalar, akciğer ödemi, retina dekolmanı, kronik ve akut böbrek yetmezliği olabilir.
Vasküler spazmın arka planına karşı uteroplasental kan akışının bozulması sonucunda intrauterin hipoksi, fetal yetersiz beslenme, hamileliğin sonlandırılması ve normal yerleşimli plasentanın erken ayrılması gelişebilir. Preeklampsi, vakaların% 20-90'ında hipertansiyonu zorlaştırır; bu tür kombine preeklampsinin seyri, kan basıncında daha da büyük bir artış, antihipertansif tedaviye dirençli ve orta derecede belirgin ödem ve proteinürik sendrom ile karakterize edilir.
Hamilelik sırasında hipertansiyon seyrinin iki çeşidi vardır: bazı hastalarda normokinetik tipte bir kan dolaşımı belirlenir, bazılarında ise hipokinetiktir. Bu durumdaki merkezi hemodinamik, kalp debisinde azalma ve toplam periferik dirençte artış ile karakterizedir. Bu değişikliklere hamile kadınlarda hipertansiyonun arka planına karşı baskılayıcı maddelerin aktivitesindeki artış neden olur: kandaki renin, anjiyotensin II, prostaglandinler F2A içeriği artar (I. M. Mellina, 1992).
Hipertansiyonun arka planına karşı hamileliğin uzaması riskini değerlendirmek için, hamileliğin erken evrelerinde hipertansiyonun ciddiyetini belirlemek gerekir. Bunu yapmak için WHO sınıflandırmasını (1999) kullanın:
tablo 1
Arteriyel hipertansiyonun kan basıncı düzeyine göre sınıflandırılması (WHO - IOG, 1999)
|
Sistolik (mm Hg) |
Diyastolik (mm Hg) |
|
|
En uygun | ||
|
Normal kan basıncı | ||
|
Normal kan basıncının artması | ||
|
Hipertansiyon: | ||
|
sınır | ||
|
1. derece (yumuşak) | ||
|
2. derece (orta) | ||
|
3. derece (şiddetli) | ||
|
Sistolik hipertansiyon | ||
|
Sınır |
Risk grubu I: Hamileliğin hipotansif etkisi erken aşamalarda gözlenirse, evre I hipertansiyon - hafif hipertansiyon durumunda hamileliğe izin verilir.
Risk grubu II: Birinci trimesterde hamileliğin hipotansif etkisinin olmaması durumunda, I ve II derece hipertansiyonu olan kadınlarda hamileliğe şartlı olarak izin verilir; Hamilelik sırasında sürekli uzman gözetimi ve tedavisi gereklidir.
III risk grubu: Orta ve şiddetli hipertansiyon, malign hipertansiyon seyri durumunda gebelik kesinlikle kontrendikedir.
Ek olarak, hamileliğin sonlandırılması için endikasyonlar, hastalığın III. Evresindeki organ hasarının ilerlemesi, hamilelik sırasında tekrarlanan hipertansif krizler, şiddetli gestoz formları, şiddetli intrauterin hipoksi veya fetal yetersiz beslenmedir.
Hipertansiyonu olan hamile kadınlar, hamile kadınlarda arteriyel hipertansiyonun patogenetik özelliklerini (toplam periferik direnci azaltan ve kalp debisini etkilemeyen ilaçların kullanımı) dikkate alarak, her şeyden önce hipertansiyonun düzeltilmesi olmak üzere nitelikli tedavi gerektirir. Antihipertansif ilaçların uteroplasental kan akışı ve fetüs üzerindeki ve uterusun kasılma aktivitesi üzerindeki olası olumsuz etkisi de dikkate alınır. Tedavi hemodinamiğin türüne bağlı olarak farklılaştırılmalıdır.
Kullanılan ana ilaç grupları hipertansiyon tedavisi, aşağıdakiler:
β-blokerler periferik vasküler direnci azaltır, sempatik innervasyonu azaltır ve renin seviyelerini %60 oranında azaltır. Kalp debisini %15-20 oranında azaltabilme yetenekleri de göz önüne alındığında, hipokinetik hemodinamisi olan kadınlarda gebelik sırasında kullanımları sınırlandırılmalıdır. Ayrıca propranolol düşük yapma riskine de neden olabilir. Alfa blokerler (minipress, prozazin) hamilelik sırasında arteriyel hipertansiyonu tedavi etmek için de kullanılabilir.
Kalsiyum antagonistleri Periferik arterler üzerinde damar genişletici etkisi vardır, toplam periferik direnci ve sistolik kan basıncını azaltır ve miyokardın oksijen ihtiyacını azaltır.
Anjiyotensin dönüştürücü enzim inhibitörleri hipotansif bir etkiye sahiptir, anjiyotensin II konsantrasyonunu azaltır, natriürezde artışla aldosteron, bradikinin ve prostaglandin içeriğinde bir artış ve ardından vasküler düz kasların gevşemesi. Ancak bu etkili ilaçlar, fetüsün olası hasarı veya ölümü nedeniyle hamilelik sırasında kontrendike olduğundan ancak doğumdan sonra kullanılabilir. Hamilelik başka bir yeni antihipertansif ilaç grubuna kontrendikasyondur - anjiyotensin II antagonistleri yan etki riski çok düşük. Fetusta sözde reserpin semptom kompleksine neden olduğu için hamilelik sırasında reserpin kullanılması istenmez.
Hamilelik sırasında kullanılan en güvenli antihipertansif ilaçlar kabul edilir aptal (metildopa), klonidin, apressin.
Diüretikler hamilelik sırasında dikkatli bir şekilde reçete edilir - yalnızca hipovolemi olmadığında. Döngü diüretikleri - furosemid, uregit, burinex - güçlü ve kısa süreli bir diüretik etkiye sahiptir ve acil durumlarda kullanılır.
Kortikal diüretiklerden Arifon, natriüretik etkiye sahip olması ve kalp debisini ve kalp atış hızını değiştirmeden periferik vazodilatasyona neden olması nedeniyle tercih edilir.
Potasyum tutucu diüretikler, plazma ve hücre dışı sıvı hacmini azaltarak kan basıncını düşürür ve kalp debisi de azalabilir.
Antihipertansif tedavinin reçetelenmesine yönelik farklı bir yaklaşım, A.P. Zilber ve E.M. Shifman tarafından önerildi.
Kan basıncını hızla düşürmek veya hipertansif krizi hafifletmek için aşağıdakiler kullanılır:
- dibazol (% 1'lik çözeltinin 2-8 ml'si), magnezyum sülfat 10-20 ml% 25'lik çözelti, aminofilin (10 ml% 2.4'lük çözelti) intravenöz uygulaması;
- klonidin (% 0.01'lik çözeltinin 0.5-1 ml'si), ganglion blokerlerinin intravenöz veya intramüsküler uygulaması - fraksiyonlar halinde 1 ml'ye kadar% 5'lik çözeltiye kadar pentamin;
- tabletlerden hazırlanan tozun dil altı kullanımıyla iyi ve hızlı bir etki elde edilir: klonidin (0.075-0.15 mg), anaprilin (20-40 mg), nifedipin (10-20 mg);
- sedatif amaçlar için, sibazon (10 mg), droperidol (2-4 ml% 0.25'lik çözelti), klorpromazin (fraksiyonlar halinde 1 ml'ye kadar% 2.5'lik çözelti) uygulanır;
- bu yöntemlerle düzeltilemeyen çok yüksek tansiyon durumunda, perlinganit, nanipruss veya izoketin intravenöz damla uygulamasına geçerler (yokluğunda, 200 ml fizyolojik içinde seyreltilmiş% 1'lik bir alkol nitrogliserin çözeltisi kullanmak mümkündür) çözüm). Bu ilaçların uygulanması, sıkı kan basıncı kontrolü altında, minimum bir hızda (dakikada 5-10 damla) başlanarak, optimum kan basıncı seviyesine ulaşılıncaya kadar hız kademeli olarak artırılarak gerçekleştirilir.
Antihipertansif ilaçlara ek olarak, arteriyel hipertansiyon tedavisi kompleksi, mikrosirkülasyonu iyileştiren ilaçları (reopoliglucin, çanlar) içermelidir. Hipertansiyon için heparin tedavisi, kanama olasılığı dikkate alınarak sınırlı bir ölçüde (sadece kan basıncı 180 mm Hg'yi geçmediğinde) gerçekleştirilir. Tromboksan sentezini baskılamak için aspirin küçük dozlarda reçete edilir.
Gestoz ile, kural olarak, kılcal geçirgenlikteki artışın ve sıvının interstisyuma salınmasının neden olduğu hipovolemi ve kan hacmi eksikliğinin tespit edildiğine dikkat edilmelidir. Aksine, hipertansiyona daha sıklıkla normal veya artan intravasküler sıvı seviyeleri eşlik edebilir. Bu nedenle, kan hacminin düzeltilmesi konusuna farklı bir şekilde yaklaşılmalıdır: düşük düzeyde merkezi venöz basınçla doğrulanan hipovolemi durumunda, plazma replasman çözümleri reçete edilir; yüksek merkezi venöz basınç ve azalmış diürez ile diüretiklerin reçete edilmesi haklıdır.
Hipertansiyonlu hastalarda tam süreli gebelik sırasında doğum, hastalığın I ve II evrelerinde doğal doğum kanalı yoluyla gerçekleştirilir ve kan basıncının iyi bir şekilde düzeltilmesi olasılığı vardır. Doğumun maksimum ağrı giderme koşulları altında, optimal olarak epidural anestezi kullanılarak yapılması tavsiye edilir.
Bu hasta grubunda tam dönem gebelik sırasında abdominal doğum endikasyonları şunlardır: evre III hipertansiyon, düzeltilemeyen hipertansiyon (hastalığın I. evresinde bile), şiddetli gestoz, intrauterin fetal hipoksi, ilgili obstetrik durum.
Lysenkov S.P., Myasnikova V.V., Ponomarev V.V.
Doğumda acil durumlar ve anestezi. Klinik patofizyoloji ve farmakoterapi
2. Hipertansiyon ve hamilelik. Hamilelik ve doğumun yönetimi. Hipertansiyon (HB) ve gebelik.
Büyük Britanyaönde gelen semptomu etiyolojisi bilinmeyen arteriyel hipertansiyon (HT) olan bir hastalıktır.
Nedenler.
Lang-Myasnikov'un nörojenik teorisi
Aşırı NaCl alımı
Membranopati (Postnov): potasyum, sodyum, kalsiyum, magnezyum iyonlarının taşınmasında kusur. Bu, düz kas spazmına neden olan kalsiyum konsantrasyonunda bir artışa yol açar. Bu, OPS + kardiyomiyosit spazmında bir artışa yol açarak MOS'ta bir artışa neden olur.
HD hamileliği zorlaştırır, erken doğuma ve perinatal fetal mortaliteye neden olur. Anne ölümlerinin %20-33'ü ile ilişkilidir.
Artan kan basıncı, hipertansiyonun ana klinik belirtisidir ve böbrek hastalığı ve VS, PTB vb. dahil olmak üzere semptomatik hipertansiyonun çeşitli varyantlarının bir işaretidir.
Kan basıncının değerini değerlendirmek için sistemi düşünün. ve diast. basınç. Ey diast. basınç, kaybolmasıyla değil, doğrudan ölçümle daha tutarlı olan Korotkoff tonlarının boğuklaşmasıyla değerlendirilir.
Basıncı değerlendirmek için 5-10 dakika sonra her iki elinizde 2-3 kez ölçmeniz gerekir. En güvenilir olanı en düşük basınçtır. Gerçek şu ki, kan basıncındaki artış, kadının kan basıncını ölçme sürecine, doktorun varlığına, hastaneye kaldırılmaya (acil serviste kan basıncı ölçülüyorsa) verdiği tepkidir. Ancak yavaş yavaş sakinleşiyor ve kan basıncı normale yaklaşıyor.
Nadir görülen asimetri nedeniyle hastanede günde 2 defa (sabah ve akşam) ve aynı pozisyonda (yatarak veya otururken) her iki koldan tansiyon ölçülmelidir.
Hamile olmayan kadınlarda şu şekilde kabul edilir:
Artan kan basıncı – 160/95 ve üzeri
Geçiş 140/90 – 159/94.
Hamile kadınlarda hipertansiyona bağlı komplikasyonlar daha düşük basınçlarda, artan kan basıncında - 140/90 - 130/80 mm Hg'nin üzerinde ortaya çıkmaya başlar.
Hamilelikten önce hipertansiyonunuz varsa, sistemdeki artışın yüksek olduğu kabul edilir. Kan basıncı 30 mmHg, diast. Kan basıncının 15 mmHg olması; bu kan basıncı düzeyi en az 6 saat arayla iki kez kaydedilmelidir. Kadınlarda hipertansiyon hamilelikten önce de mevcut olabilir - anamnez alınarak belirlenir, ancak ilk kez hamilelik sırasında da tespit edilebilir. Birçok kadın için hamilelik, vasküler olanlar da dahil olmak üzere çeşitli reaksiyonların eşlik ettiği bir tür strestir.
Predispozan faktörler.
Kalıtım ve OGA - gestoz
Önceki hamilelikte şiddetli PTB formu
Nefropati III
Eklampsi
Patogenez.
Hastalarda hipertansiyon ve gastrointestinal sistemin stabilizasyonu, merkezi sinir aktivitesi ve nörohumoral reaksiyonlardaki bozukluklarla ilişkilidir. Klinik GB (Kasaplar) sınıflandırmasını kullanır:
1 yemek kaşığı. faz A– gizli. Prehipertansif. Sadece duyguların, soğukluğun ve bazı faktörlerin etkisiyle tansiyonun yükselme eğilimi vardır. Bu henüz bir hastalık değil, belirgin nefropatik reaksiyonların arka planına karşı hiperaktivite.
Aşama B – geçici - kan basıncındaki artış dengesiz ve kısa sürelidir. Dinlenmenin, diyetin, tedavinin etkisi altında veya görünürde hiçbir neden yokken kan basıncı normalleşir, hastalığın tüm semptomları ortadan kalkar.
2 yemek kaşığı. Aşama A- dengesiz. Sürekli yüksek kan basıncının kararsızlığı. Tedavi ile tersine gelişme mümkündür.
Aşama B – sürdürülebilir. Kan basıncı stabil bir şekilde yükselir, ancak organlarda büyük anatomik değişiklikler olmadığından hastalığın fonksiyonel doğası kalır.
3 yemek kaşığı. Aşama A – telafi edildi. Kan basıncı sürekli olarak yükselir, organ ve dokulardaki distrofik ve fibrosklerotik değişiklikler, arteriyohiyalinoz ve arteriyolonekroz + beyin, kalp ve böbreklerin büyük damarlarının aterosklerozunun eklenmesi nedeniyle ifade edilir. Ancak organların işlevi büyük ölçüde telafi edilir.
Aşama B – dekompanse. Kan basıncında kalıcı artış, iç organların fonksiyonel durumunun ciddi şekilde bozulması. Hastalar tamamen engellidir. GB-3 hamile kadınlarda son derece nadirdir. Bunun nedeni:
Hamilelik oluşmayabilir
Hipertansiyona yönelik yeni etkili tedavilerin uygulanması,
Myasnikov'un sınıflandırmasına göre.
İyi huylu baş ağrısı
Malign baş ağrısı (%3)
Renal arterlerin tıkayıcı lezyonları için %30
Kronik glomerülonefrit %21,9
Kronik piyelonefrit %13,7
HD (Arabidze) malignitesine ilişkin kriterlerin belirlenmesi:
Kan basıncında aşırı artış (220/130 mm Hg'nin üzerinde)
Gözün fundusunda ciddi hasar (retinopati)
Retinada kanama ve eksuda
Böbreklerdeki organik değişiklikler sıklıkla böbrek yetmezliği ile birleştirilir.
GT'nin (Arabidze) malignitesi için eşlik eden kriterler:
Hipertansif ensefalopati
Akut sol ventrikül yetmezliği
Mikroanjiyopatik hemolitik anemi.
Kan basıncı hamilelik sırasında dalgalanır: Hamileliğin başında ve sonunda artar ve hamileliğin ortasında azalır; Hamilelik sırasında hipertansiyonun seyri kötüleşir (hamilelik, kan basıncının artmasına ve stabilizasyonuna katkıda bulunur). Hamilelik sırasında ani alevlenmeler veya krizler meydana gelebilir. Hipertansif krizler tüm semptomların bir “pıhtısıdır”. Krizler, hamile kadının olumlu durumunun arka planında beklenmedik bir şekilde gelişir: kan basıncında keskin bir artış, baş dönmesi, mide bulantısı, kusma, kulak çınlaması, sineklerin parlaması, yüz ve göğüste kırmızı lekelerin ortaya çıkması. Bir krizden sonra proteinüri ortaya çıkar, bu nedenle bir krizi PTB'den, özellikle de preeklampsiden ayırmak gerekir.
Objektif olarak.
Kardiyo-nörotik doğanın epigastrik bölgesinde ağrı.
EKG'de koroner yetmezlik bulgusu yok.
Vakaların %30'unda sol ventriküler hipertrofi (EKG) vardır.
Nadiren - apekste sistolik üfürüm ve aorttaki ikinci tonun vurgusu (kalpte belirgin organik değişiklikler olmaksızın daha hafif hipertansiyon dereceleri ile).
Serebral patoloji:
Oksipital bölgedeki baş ağrısı sabahları başlar, daha sonra yavaş yavaş geçer.
Baş dönmesi - heyecanla artar veya kaybolur.
Nevroz belirtileri:
Artan uyarılabilirlik
Kalp atışı
Baş ağrısı
Kalp bölgesinde dikiş, sıkışma, donuk ağrı
Kan basıncı değişkenliği
Yüz derisinin ve vücudun üst yarısının hiperemisi
terlemek
Hipertansiyonlu hastaların %50'sinde fundus damarlarında değişiklikler vardır:
Çoğunlukta bir tür hipertansif anjiyopati vardır (retina arteriyollerinde eşit daralma ve damarlarda genişleme)
Daha az yaygın olarak - Solyus semptomu (arteriyovenöz dekusasyon), Twist semptomu (makula çevresindeki damarların kıvrımlılığı), retina damarlarında arteriyoskleroz belirtileri
Nadiren - hipertansif retinopati (retinadaki şişlik ve kanamalar), görme keskin bir şekilde bozulduğu için bunun hamileliği sürdürmek için prognostik önemi vardır.
Fundusun durumu tedavinin etkinliğini değerlendirmek için kullanılır.
Evre 2 hipertansiyonda – böbrek kan akışında azalma
Mikroproteinüri (0,5 g/l'den az) (nefroanjiyoskleroz gelişimi ile birlikte (nadir))
Mikrohematüri
Kronik böbrek yetmezliği veya renal konsantrasyon fonksiyonu bozukluğu yoktur.
Eklampsiye kadar değişen şiddette PTB – %36. 24-26. haftalarda (erken) ortaya çıkar. Orta derecede ödem ve proteinüri ile birlikte hipertansif sendromun baskınlığı eşlik eder. Ancak ödem ve proteinüri yoksa, hipertansiyonun alevlenmesinin gelişimini varsaymak için daha fazla neden vardır.
Hamileliğin ikinci yarısında aşağıdakiler mümkündür:
Kendiliğinden düşük %5,5
Erken doğum %23
26-35. haftalarda intrauterin fetal ölüm %2,6
Eklampsi olabilir
PONRP, 3. ve 4. periyotlarda kanama
İşgücünün zayıflığı, suyun zamansız dökülmesi
Fetal asfiksi
Hamile kadınların yönetimi(terapist ile birlikte).
12 haftaya kadar erken varış
Hipertansiyonlu kadınları yüksek risk grubu olarak tanımlamak. Hastalığın ilerlemesi, komplikasyonları ve hamilelikle ilgili olarak kadın ve fetüse yönelik risk.
Riskin derecesi şunlara bağlıdır:
hastalığın aşamaları
hastalığın formları
kadının sağlığını ve fetüsün intrauterin varlığının koşullarını etkileyen hipertansiyon seyrinin özellikleri.
3 risk seviyesi:
1. derece – minimum. Gebelik komplikasyonları kadınların %20'sinden fazlasında görülmez. Hamilelik hastalığın seyrini kötüleştirir (%20'den az). 1. derece baş ağrısına karşılık gelir.
2. derece – telaffuz edilir. 2 A derece GB'ye karşılık gelir. Vakaların %20-50'sinde gebelik komplikasyonları görülür:
Kendiliğinden kürtaj
Erken doğum
Hipotrofi
Kadınların %20'sinden fazlasında hamilelik sırasında veya doğumdan sonra hastalığın kötüleşmesi.
Seviye 3 – maksimum. Derece 3 hipertansiyon ve malign HT'ye karşılık gelir. Kadınların %50'sinden fazlasında gebelik komplikasyonları görülür:
Nadiren tam süreli bebekler
Hamilelik kadınların hayatını tehlikeye atıyor
Perinatal mortalitenin artması
Şu tarihte:BENrisk derecesi:
Nefropati %20
Erken doğum %12
Nadir hipertansif krizler
Çözüm: hamilelik kabul edilebilir
Risk derecesi II'de:
Nefropati %50
Erken doğum %20
Doğum öncesi fetal ölüm %20
Gebeliğin sonlandırılması nedenleri: - Koroner yetmezlik
şiddetli hipertansif krizler
kan basıncı stabilizasyonu
PTB'nin ilerlemesi
Risk derecesi III'te:
GT 2 B derecesi – stabil, ancak tedavisi zor
GT 3 derece: böbreklerin (üremi), beynin (NMC), kalbin (dolaşım yetmezliği) dekompanse durumu
Çözüm: hamileliğin herhangi bir aşamada sonlandırılması. Hamilelik kontrendikedir!
Hamile kadınlar bir terapiste kayıt yaptırmalıdır.
Risk seviyesi 1'de - ayda 2 kez katılım. Ayakta gözlem. Hamileliğin 2. yarısında - PTB'nin zamanında teşhis ve tedavisi için yatarak tedavi
Risk derecesi 3 ile - konut kompleksinde dikkatli gözlem, yeniden hastaneye kaldırılma:
1 – Teşhisi netleştirmek (hastalığın derecesi) ve hamileliğin devam edip etmeyeceğine karar vermek için 12 haftaya kadar
2 – durum kötüleşirse: - bir hafta içinde kan basıncında 140/90'dan fazla artış
Hipertansif kriz
Anjina atakları
Kardiyak astım atakları
PTB'nin belirtileri
Fetal distres belirtileri.
En az 7-10 gün ayakta tedavi. Doğumun zamanlaması ve şekline karar vermek ve doğuma hazırlanmak için son hastaneye yatış doğumdan 3-4 hafta öncedir.
Hamilelik sırasında hipertansiyon tedavisi.
Optimum çalışma ve dinlenme rejimi
Kan basıncı yüksekse NaCl alımını 5 g/gün ile sınırlayın. Tansiyon normalse kısıtlama kaldırılır, yemek normaldir.
Antihipertansif ilaçlarla tedavi:
Daha iyi: antispazmodikler, saluretikler, sempatolitikler fetusu etkilemez (metildopa, klonidin).
Kısıtlı veya kontrendike: rauwolfia ilaçları, ganglion blokerleri, alfa ve beta blokerleri.
Antispazmodikler
Dibazol, papaverin, spasız, aminofilin, magnezyum sülfat. Ağız yoluyla daha iyi parenteral. Hipertansiyonu tedavi etmek için değil, hipertansif krizleri hafifletmek için kullanılırlar.
Saluretikler.
Diüretik ve hipotansif etkiye sahiptirler.
Bireysel duyarlılığa bağlı olarak haftada 1 - 3 kez kısa (1 - 2 gün) aralıklarla aralıklı kurslar halinde reçete edilir:
Diklorotiyazid 25 – 50 – 100 mg
Klopamid 20 – 60 mg
Oksodolin 25 – 100 mg 1 kez aç karnına
Furosemid ve etakrinik asit, hızlı ancak kısa süreli etkileri nedeniyle uzun süreli tedaviye uygun değildir. Hipertansif krizler için, tercihen parenteral olarak (1 - 2 ml - furosemid) reçete edilir. Hipokalemiyi önlemek için - potasyum preparatları (potasyum klorür). Etkilerini güçlendirmek için diğer antihipertansif ilaçlarla ve sodyum ve su tutan ilaçlarla (sempatolitikler, metildopa) birlikte saluretiklerin kullanılması daha iyidir.
Natriüretikler (spironolakton) – hiperaldosteronizm için etkilidir. Ancak hipertansiyonu olan hastalarda aldosteron salgısı arttığından etkisi önemsizdir.
Sempatolitikler.
Oktazin, suobarin, sanotensin, guanetidin.
Çok güçlü hipotansif etki. Hastanelerde özel endikasyonlar için kullanılır. Ayakta tedavi ortamlarında - sürekli izleme, çünkü yan etkiler vardır: ortostatik çöküş, baş dönmesi, dinamizm, mide bulantısı, ishal. Tedavi 1,25 mg'lık küçük dozlarla başlar ve 50 - 75 mg'a çıkar.
Hamile bir kadın aniden yataktan kalkmamalı, uyuduktan sonra birkaç dakika oturmalıdır. Dik pozisyonda daha iyi çalışır, bu nedenle uzanmak yerine daha fazla yürümeniz ve oturmanız gerekir. Anestezi sırasında çökmeyi veya kalp durmasını önlemek için CS'den 2 hafta önce tedaviyi bırakın.
Metildopa preparatları.
Aldomet, salak.
Vasküler tonun merkezi ve periferik sinir düzenlenmesi üzerindeki etkisi. Dopegyt sodyum ve suyu tutar. Saluretiklerle birlikte 0,25 2 – 4 kez alın.
Klonidin preparatları.
Klonidin, hemeton, katapresan.
BBB'den geçerler ve merkezi olarak hareket ederler: kalp atış hızını ve kan basıncını düşürürler. Hipertansiyon ve böbrek yetmezliği olan kadınların %80-90'ında etki. Klonidin küçük dozlarda (0.15 mg) reçete edilir, yavaş yavaş 0.3 mg'a çıkarılır, toksik değildir, ortostatik hipotansiyona neden olmaz.
Rauwolfia'nın hazırlıkları.
Hipotansif, sakinleştirici etki.
Reserpin (0,3 - 0,75 mg/gün), raunatin (0,006 - 0,012 mg/gün) günde 2 - 3 kez. Olumsuz etkiler: rinit, bradikardi, aritmi, ishal, bronkospazm, depresyon, anksiyete, saluretiklerle birlikte sodyum ve suyu tutabilir.
Yenidoğanlarda burun tıkanıklığı, emme ve yutma bozukluğu, konjonktivit, bradikardi ve depresyon nedeniyle hamileliğin son haftalarında ve doğumdan sonra reçete edilmemelidir.
Ganglioblokerler.
Pentamin, benzoheksonyum.
Sempatik ve parasempatik ganglionlarda sinir uyarılarının iletimini engellerler: arterlerin ve damarların tonu azalır, kalbe giden kan akışı azalır, sistolik çıktı azalır, ortostatik çöküş. Hamile bir kadında olumsuz etkiler. İç organların bitkisel innervasyonu, artan kalp atış hızı, baş dönmesi, bozulmuş barınma, mesane ve bağırsakların atonisi nedeniyle bozulur ve böbreklerin durumu kötüleşir.
Fetüsteki olumsuz etkiler: Dinamik bağırsak tıkanıklığı, mesanenin atonisi, anneleri tedavi gören yenidoğanlarda bronş bezlerinin artan salgısı.
Acil durumlarda (doğum sırasında) kısa bir süre için kan basıncı kontrolü altında veya bir kadının hayatını tehdit eden hipertansif kriz durumunda intravenöz olarak 1 - 2 ml% 5'lik pentamin çözeltisi kullanılabilir.
Alfa adrenerjik blokerler.
Fentolamin, tropafen.
Alfa-bir reseptörlerini bloke edin. Tropafen'den daha iyi.
Beta engelleyiciler.
Anaprilin, oksprenolon.
CO ve renin sekresyonunu azaltır, kan basıncını düşürür (hamile olmayan kadınlarda hipertansiyon tedavisi için), uterus kontraktilitesini arttırır ve gebelik sonlandırılabilir. Doğum sırasında IOC'yi (-) azaltır, anaprilin fetal kalp atış hızını (-) engeller.
Bu nedenle 2 – 3 veya daha fazla ilaçla kombine tedavi daha iyidir:
Klonidin – diklorotiyazid – anaprilin
Apressin – spironolakton
Oktadin – diklorotiyazid
Apressin - klonidin - diklorotiyazid - metildopa.
Hipertansif krizler için - IM, IV - reserpin, ancak 2 günden fazla olmamak üzere (yan etkiler), Lasix, Hemitone ile birleştirmek daha iyidir.
Magnezyum sülfat (%25 10 – 20 ml) IM, IV. Etkileri:
Azalan kan basıncı
Antikonvülsan
Yatıştırıcı
Diüretik
Tokolitik.
Sakinleştiriciler:
Merkezi etki droperidol, aminazindir.
16 haftaya kadar - kediotu, ana otu preparatları (fetüsü olumsuz etkilemez)
16 hafta sonra - hafif sakinleştiriciler: elenyum, bromür yok (merkezi sinir sistemi depresyonu, fetüs ve kromozom bozuklukları), barbitürat yok (fetüsün solunum merkezini baskılıyor).
Fizyoterapi:
Yaka bölgesinin galvanizlenmesi
16 haftaya kadar endonazal galvanizleme
Böbrek bölgesinde santimetre ve desimetre mikrodalgalar: böbrek hemodinamiklerini iyileştirir, hipertansiyonun böbrek mekanizmasının etkisini sınırlar
Böbrek bölgesinde ultrason (mikrodalgalar gibi), darbeli radyasyon modunda eylem. Antispazmodik.
Elektroanaljezi: Kortikal-subkortikal bağlantıların normalleştirilmesi, otonomik merkezlerin normalleştirilmesi, PTB'nin önlenmesi için, hipertansiyonun ilk aşamasının tedavisi.
Emeğin seyri.
Genellikle preeklampsi, eklampsi, doğumun 2. evresinde artan kan kaybı, doğumdan sonraki ilk saatlerde kan basıncı 90 - 105 mm Hg'ye düşer.
Hamilelik komplikasyonları:
Doğum sırasındaki komplikasyonlar:
Suyun erken yırtılması
3. ve 4. dönemlerde kanama.
Hamileliğin yönetimi.
12 haftaya kadar erken görünüm - hamilelik sorununu çözme
Hamileliğin ortasında - eğer durum kötüleşirse.
Doğumdan 3-4 hafta önce.
Doğum sırasında hipertansiyonun tedavisi:
Kurs tedavisi hamilelik sırasında başladı.
İtildiğinde kan basıncı artar - parenteral olarak: dibazol, papaverin, aminofilin. Etkisi yetersizse kan basıncı kontrolü altında ganglion blokerleri kullanın.
Doğum yönetim planı.
Doğum, anestezi uzmanı ve terapist eşliğinde, arka plan bilgisine sahip, konservatif ve doğal doğum kanalından beklenerek gerçekleştirilmelidir.
CS için endikasyonlar:
Retina dissersiyonu
Progresif hipoksi
Serebrovasküler bozukluk.
Dönem 1: Erken amniyotomi, aktif fazda antispazmodikler.
Doğumun tüm dönemlerinde akılcı ağrı giderme.
CTG, hipoksinin önlenmesi.
Her 30 dakikada bir kan basıncının izlenmesi ve antihipertansif tedavi: dibazol %2 2 ml, papaverin %2 2 ml, daha önce kullanılmış, aminofilin %2,4 1 ml. Şimdi: haloperidol - doğum sırasında merkezi etkili bir antispazmodik, aprofen, spazgan, spazmalgon, trigan, tromal, maxigan, baralgin, epidural blok - anestezi + kan basıncını düşürücü.
2. periyotta damara iğne batırılarak eller yıkanır. Antihipertansif tedavinin etkisi yoksa ganglion blokerleri ile kontrollü normotansiyona geçerler (dönem 1 ve 2).
Pudendal anestezi, epizyotomi 2. dönemi hızlandırmak ve kolaylaştırmak için. Kan basıncı düşmezse anestezi altında obstetrik forseps kullanın (itmeyi bırakın).
PPC - 1 ml oksitosin (metilergometrine izin verilmez - kan basıncını artırır).
DC vücut ağırlığının %0,2 – 0,3'ü.
Doğum sonrası dönem: Günde 3-4 kez kan basıncı kontrolü ve antihipertansif tedavi.
Bu soruyu “evet” veya “hayır” olarak cevaplayamazsınız; her şey hipertansiyonun evresine bağlıdır. Doktorlar, evre III hipertansiyonu olan kadınların doğum yapmasını kategorik olarak yasaklamaktadır. P-B aşamasında hamilelik ve doğum istenmeyen bir durumdur; Hastalığın I ve P-A aşamalarında hamilelik ve doğum mümkündür, ancak bunlar her zaman güvenli bir şekilde ilerlemez.
Hamilelikten önce hipertansiyon tespit edildiğinde ve kadın mutlaka çocuk sahibi olmak istediğinde, doktorlar gerekli tüm önlemleri alarak etkili tedavi sağlar. Hamile bir kadında hipertansiyonu tespit etmek çok daha zordur. Gerçek şu ki, hamileliğin ilk 4-4,5 ayında hipertansiyon hastası bir kişinin kan basıncı düşer. Ek olarak, bu dönemde sıklıkla kan basıncında azalma ile de karakterize edilen toksikoz gelişir.
Fetal gelişim anne adayının vücudu için önemli bir yüktür. Hipertansiyondan muzdaripse rezerv adaptif mekanizmalar zayıflar: kalbin, kan damarlarının, böbreklerin ve endokrin aparatın işlevleri bozulur. Bu, fetüsün yetersiz kanla beslenmesine, hipoksiden muzdarip olmasına ve gelişimde geride kalmasına yol açar. Hamile bir kadın tedavi edilmezse çocuk zayıf doğar. Bazı durumlarda şiddetli HİPOKSİ intrauterin fetal ölüme bile neden olabilir. Bu nedenle hipertansiyon hastası olanların hamilelik boyunca doktor reçetelerine harfiyen uymaları özellikle önemlidir.
Tüm kadınlarda doğum eylemine kan basıncındaki dalgalanmalar eşlik eder: kasılmalar sırasında artar, ancak daha sonra normale döner. Hipertansiyon hastası olanlarda, özellikle hamilelik sırasında tedavi görmeyenlerde, atardamarlardaki kan basıncı oldukça yükselir ve doğum boyunca yüksek kalır. Yakın zamana kadar ciddi komplikasyonların nedeni buydu. Artık kan basıncını düşürmek ve böylece komplikasyonların gelişmesini önlemek için çeşitli ilaçları kullanma fırsatımız var. Doğum normal ilerler, çocuk sağlıklı doğar, ancak bazen biraz zayıflar. Bu nedenle uzun süre çocuk doktorunun özel gözetimi altında olması gerekir.
Bazen çocuğun doğumundan sonra fark edilen hipertansiyonun daha da gelişmesini önlemek için annenin sadece bir jinekoloğun değil aynı zamanda bir terapistin gözetimi altında olması gerekir.
Hipertansiyon gebeliğin gidişatını ve sonucunu olumsuz yönde etkileyebilir. En sık görülen komplikasyon OPG-preeklampsinin gelişmesidir. Preeklampsi 28-32. haftalardan itibaren erken dönemde kendini gösterir, şiddetlidir, tedavisi zordur ve sıklıkla sonraki gebeliklerde tekrarlar.
Annenin hipertansiyonu olduğunda fetus acı çeker. Vazokonstriksiyon, sodyum tutulması ve dolayısıyla interstisyel boşluklardaki sıvının arka planına karşı periferik vasküler dirençte bir artış ve hücre zarlarının artan geçirgenliği, plasentanın fonksiyon bozukluğuna yol açar. Hipertansiyonda uteroplasental kan akışı önemli ölçüde azalır. Bu değişiklikler hipoksiye, yetersiz beslenmeye ve hatta fetal ölüme yol açar. Hipertansiyonun yaygın bir komplikasyonu olan normal yerleşimli plasentanın ayrılması sonucu da doğum öncesi fetal ölüm meydana gelebilir.
Hipertansiyonlu doğum genellikle hızlı, hızlı bir seyir izler veya uzun süreli olur ve bu da fetüsü eşit derecede olumsuz etkiler.
Hipertansiyon hastası hamile bir kadına yönelik yönetim taktiklerini belirlemek için en önemli şeyler hastalığın ciddiyetini değerlendirmek ve olası komplikasyonları belirlemektir. Bu amaçla hastanın ilk hastaneye yatırılması gebeliğin erken evrelerinde (12 haftaya kadar) gereklidir. Evre I hipertansiyonda hamilelik, bir terapist ve doğum uzmanı tarafından düzenli takiple devam eder. Hastalığın evre IIA'sı kurulursa, kardiyovasküler sistem, böbrekler vb. Eşlik eden bozuklukların yokluğunda hamilelik korunabilir; IB ve evre III gebeliğin sonlandırılması endikasyonlarıdır.
Kardiyovasküler sistem üzerindeki stresin en fazla olduğu dönemde, yani 28-32. haftalarda ikinci bir hastaneye yatış gereklidir. Doğum öncesi bölümünde hastanın kapsamlı bir muayenesi ve tedavinin düzeltilmesi yapılır. Planlanan üçüncü hastaneye yatış, kadını doğuma hazırlamak için beklenen doğumdan 2-3 hafta önce gerçekleştirilmelidir.
Kural olarak doğum doğal doğum kanalından gerçekleşir. Bu durumda doğumun ilk aşaması, devam eden antihipertansif tedavi ve erken amniyotomi ile yeterli ağrının giderilmesiyle gerçekleştirilir. Atılma döneminde hipertansif tedavi, ganglion blokerleri yardımıyla kontrollü hipo-, daha doğrusu normotansiyona kadar yoğunlaştırılır. Anne ve fetüsün durumuna göre perineotomi yapılarak veya obstetrik forseps uygulanarak ikinci dönem kısaltılır. Doğumun üçüncü aşamasında kan kaybını azaltacak önleyici tedbirler alınır; son dokunuşta 1 ml metilergometrin enjekte edilir. Doğum boyunca fetal hipoksi periyodik olarak önlenir.
Hipertansiyonlu hamilelik hakkında daha fazla bilgi için buraya bakın.
Hipertansiyonlu gebelik ve doğumun yönetimi
Hipertansiyon hastası kadınlarda hamilelik ve doğumun rasyonel yönetimi sorununu doğru bir şekilde çözmek için. Her şeyden önce hastalığın gelişim aşaması sorusunu açıklığa kavuşturmak gerekir. Bu konunun temel taşı budur, çünkü hamilelik ve doğumun olası komplikasyonlarının sıklığı ve şiddeti doğrudan hipertansiyonun ciddiyetine bağlıdır.
Çoğu durumda bu sorunu doğum öncesi kliniğinde çözmek mümkün değildir, bu nedenle bu tür hamile kadınların uygun muayenenin yapıldığı doğum öncesi servislerine yatırılması önerilir.
Hipertansiyonun gelişim aşaması belirlendikten sonra hamileliğin devam etme olasılığı sorusu gündeme getirilmelidir.
O. F. Matveeva'nın tezinde özetlenen Tıp Bilimleri Akademisi Kadın Hastalıkları ve Doğum Enstitüsü'nün deneyimi, hipertansiyonun I (nörojenik) aşamasının ilk aşamasında hamileliğin ciddi bir tehlike olmadan sürdürülebileceğini gösterdi. anne ve fetus. Evre II (geçişli) hipertansiyonda, kural olarak gebelik sonlandırılmalıdır. Hastalığın ilk (nörojenik) aşamasının ikinci aşamasında, hamileliğin sürdürülmesi veya sonlandırılması sorunu, kardiyovasküler sistemin durumuna ve diğer komplikasyon faktörlerine bağlı olarak doğum öncesi bir hastanede bireysel olarak kararlaştırılmalıdır. Kardiyovasküler yetmezlik veya serebrovasküler olay belirtileri tespit edilirse gebelik sonlandırılmalıdır.
Bununla birlikte, yukarıdakilerin tümü, rahim boşluğunun küretajı yoluyla yapay sonlandırmanın yapılabildiği hamileliğin erken aşamaları için geçerlidir. Hamileliğin ilerleyen aşamalarında, hatta hastalığın II. Evresinde bile bu sorunun bireysel olarak çözülmesi gerekir. Hamile bir kadının hamileliği sürdürmekte ısrar etmesi ve sonlandırmayı reddetmesi özellikle zor bir durum yaratır. Bu nedenle, bir kadın doğum uzmanının bazen bir kadının hamileliğini ve doğumunu sadece hastalığın I. evresinde değil, aynı zamanda II. evresinde de yönetmesi gerekir.
Hamileliğin nasıl yönetileceği ve prognozunun ne olduğu sorusu ancak doğum öncesi hastanede çözülebilir.
Hipertansiyondan muzdarip hamile bir kadın için büyük önem taşıyan, tıbbi ve koruyucu rejimin kurallarına sıkı sıkıya bağlı kalmayı gerektiren fiziksel ve duygusal barış koşullarının sağlanmasıdır. Bazen bu tek başına kan basıncını düşürmek ve sağlığınızı iyileştirmek için yeterlidir. Bu olay aynı zamanda hipertansiyonun gelişim evresinin belirlenmesi açısından da büyük önem taşımaktadır. Kan basıncının normal seviyelere düşmesi hastalığın I. evresinin (nörojenik) varlığını gösterir.
Diyet, özellikle kalp yetmezliği semptomları tespit edildiğinde sofra tuzu, ısı ve proteinlerin yanı sıra sıvılara da kısıtlama getirilerek çeşitli ve besleyici olmalıdır. A.L. Myasnikov'a göre diyete C, P vitaminleri ve nikotinik asit eklenmesi tavsiye edilir. A vitamini ve B1 vitamini kullanımının uygunsuz, D vitamininin sınırlandırılmasının yararlı olduğunu düşünüyor, diyete bol miktarda tatlı ve vitamin eklenmesi öneriliyor. Gebeliğin geç toksikozu ortaya çıktığında diyet buna göre değiştirilmelidir.
Uygulama, hipertansiyondan muzdarip hamile kadınlara magnezyum sülfat uygulamasının etkisiz veya tamamen etkisiz olduğunu göstermiştir. Bazılarında kas içi magnezyum sülfat uygulamasıyla durum sadece iyileşmekle kalmaz, hatta daha da kötüleşir: baş ağrısı oluşur veya yoğunlaşır ve kan basıncında daha fazla artış meydana gelir. Bu kısmen magnezyum sülfat uygulanmasına verilen ağrılı reaksiyondan kaynaklanmaktadır, bu nedenle hipertansiyon tanısı konulduğunda bu ilaç hamile kadınlara reçete edilmemelidir.
Aynı zamanda, hipertansiyonun varlığı konusunda belirsizlik varsa, magnezyum sülfatın uygulanması iki açıdan tavsiye edilir: geç toksikoz durumunda, eğer biri olduğu ortaya çıkarsa, bir veya başka bir terapötik etki elde edilecektir. ; herhangi bir etki olmazsa, bu, hipertansiyon tanısı lehine gereksiz bir tartışma olacaktır.
Hamilelik sırasında hipertansiyonun tedavisinde olumlu bir sonuç, dibazol, sodyum bromür, reserpin, diüretin, aminofilin, fenobarbital, barbamil, salsolin ve bir dizi başka ilaç kullanılarak elde edilebilir. Farklı hastaların belirli antihipertansif ilaçlara farklı tepki verdiği vurgulanmalıdır, bu nedenle şu veya bu ilacı veya bunların kombinasyonlarını vermenin tavsiye edilebilirliği, kan basıncındaki değişikliklerin yanı sıra genel olarak kontrol altında yürütülen tedavi sürecinde belirlenir. hamile kadının durumu ve intrauterin fetüsün hayati aktivitesi. Dibazol'ün% 2'lik bir çözelti halinde, günde 1-2 kez 2 ml kas içinden veya ağızdan günde 3-4 kez (genellikle arka arkaya 10 günden fazla olmamak üzere) 0.05 oranında kullanılması önerilir; sodyum bromür, ağızdan veya günde 5-10 ml (10-15 gün)% 10'luk bir çözeltinin intravenöz enjeksiyonu olarak reçete edilir; sodyum amital (barbamil) - günde 1-2 kez ağızdan 0.1-0.2; luminal - 0,03-0,05 günde 2-3 kez veya günde 0,1 1-2 kez; aminofilin - günde 0,1 2-3 kez; reserpin - 0.1-0.25 mg günde 2-4 kez; diüretin - günde 0,5 3 kez; pirilen - günde 2-3 kez ağızdan 1/2 tablet (her biri - 0.005 g). A. L. Myasnikov'un aşağıdaki reçetesine göre günde 2 kez toz reçetelemenin olumlu bir sonucunu gözlemledik: hipotiazid - 0,025, reserpin - 0,1 mg, dibazol - 0,02, nembutal - 0,05. Bazı hamile kadınlarda, özellikle evre I hipertansiyonu olanlarda, tuzlu çam banyoları veya perinefrik bölgeye diatermi reçete edilerek faydalı bir etki elde edilebilir.
Ayak ve bacak bölgesinde indüktotermi (kısa dalga diatermi) kullanımıyla hamile kadınlarda hipertansiyon için de olumlu sonuçlar gördük. Bu tedavinin etkisi altında kan basıncında refleks bir azalma meydana gelir. İşlemin süresi, belirtilen sınırlar dahilinde kademeli olarak artarak 10 ila 20 dakika arasındadır. Günlük seanslar, tedavi süreci - 8-15 seans. Kontrol - kan basıncı dinamikleri, hamile kadının genel durumu, hamile uterusun prosedürüne tepki. Kontrendikasyonlar: plasenta bağlanma anormallikleri, hamileliğin erken sonlandırılması tehdidi, varisli damarlar, kalp kusurları. Hamile kadınlarda hipertansiyonun ilk aşamasında, beyin korteksindeki inhibisyon süreçlerini artırarak vücut üzerinde normalleştirici bir etkiye sahip olan hidroaeronasyonun hipotansif bir etkisini gözlemledik. İşlemin süresi 10-15 dakika, seanslar günlük, tedavi süresi 10-15 seanstır.
Hamile bir kadına en başından itibaren bir geç toksikoz tabakası ile hipertansiyon teşhisi konulursa, o zaman tedavi birleştirilmelidir: magnezyum sülfat yukarıdaki ilaçlardan biriyle birlikte reçete edilir. Bu tür hamile kadınlarda magnezyum sülfatın çoğu zaman yeterince etkili olmadığı söylenmelidir: diürezi artırarak ve ödemi ortadan kaldırarak, idrardaki protein yüzdesini azaltarak kan basıncı üzerinde çok az etkisi vardır. Magnezyum sülfat, günde en fazla 4 kez, her 4 saatte bir% 25'lik 10-20 ml'lik bir çözeltinin kas içi enjeksiyonları şeklinde reçete edilir. Ağrıyı gidermek için, 1-2 dakika önce aynı iğneden (ancak farklı bir şırıngayla) 2-3 ml% 0,5'lik novokain çözeltisi enjekte edilir. Hamile kadınların tedavisinde hipertansiyon tedavisi için bazı terapistler tarafından uygulanan intravenöz magnezyum sülfat uygulaması konusu henüz geniş çapta tanınmamıştır.
Hem annenin hem de fetüsün yararına, hipertansiyondan muzdarip tüm hamile kadınlara 10-14 gün boyunca askorbik asitli glikoz (intravenöz 20-40 ml% 40'lık glikoz çözeltisinin 300 mg askorbik asit ile intravenöz olarak verilmesi) reçete edilmesi önerilir. ) ve periyodik olarak oksijen. Bildiğiniz gibi, bu ilaçlar, fetüsün intrauterin asfiksisinin önlenmesine yönelik A.P. Nikolaev üçlüsünün bir parçasıdır.
Son zamanlarda bizim gibi bazı yazarlar da hipertansiyonu olan hamile kadınlarda özellikle üçüncü trimesterde östrojen ilaçlarını kullanmaya başladı. Bunun temeli, plasentanın azalmış fonksiyonu ve buna bağlı olarak fetüsün gelişiminde ve hayati fonksiyonlarında meydana gelen bozulmaydı; bu, idrarda günlük estriol atılımı üzerine yapılan bir çalışmada ortaya konmuştur. Farklı yazarlar farklı ilaçlar kullanır: kas içi enjeksiyon, günde 1-2 kez 1 mg (10.000 ünite) folikülin, eter, dietilstilbestrol ile karıştırılmış deri altına aynı dozajda uygulanması, oral olarak, 1/2 tablet (1 tablette - 1 mg) 20.000 ünite içeren) günde 1-2 kez, günde 2 ml %2'lik sulu çözeltiyi intravenöz olarak sigetin. Bu ilaçların kullanımı genellikle 2-3 hafta kadar sürer.
Doğum gerçekleştiğinde, doğum yapan kadının ve intrauterin fetüsün durumu dikkatle izlenerek, hamilelik sırasındakiyle aynı önlemler ve araçlar kullanılmaya devam edilir.
Ancak hamilelik ve doğumun bu tür konservatif yönetimi her zaman mümkün değildir. Kan basıncında önemli bir artışın yanı sıra gözün fundusunda ciddi değişiklikler olması, doktorun sağlık nedenleriyle hamileliğin sonlandırılması sorununu gündeme getirmesini gerektirir.
Bu gibi durumlarda palyatif önlem olarak 150-300 ml (hastalığın şiddetine, hamile kadının genel durumuna, hemoglobin yüzdesine, doğumun yakınlığına bağlı olarak) sülükle kan alınmasını veya damardan kan alınmasını önerebiliriz. ). Ancak çoğu hasta sağlık durumlarında yalnızca geçici bir rahatlama yaşar.
Özellikle ciddi olan, her zaman beyinde kanama olasılığını tehdit eden serebrovasküler olayın meydana gelmesidir. Bu gibi durumlarda eğer kadın doğum yapıyorsa ve forseps uygulanarak doğumun sonlandırılması için koşullar mevcutsa ıkınma faaliyetinin derhal durdurulması gerekir. Doğum henüz gerçekleşmemişse veya genişleme dönemindeyse, hamilelik süresine bakılmaksızın abdominal sezaryen ile doğum sorunu çözülmelidir. Elbette bazı durumlarda, hipertansif ensefalopati semptomları ortaya çıktığında doğum yöntemine, bir takım koşullar (gebelik yaşı, hipertansiyon evresi, diğer obstetrik komplikasyonlar vb.) dikkate alınarak ayrı ayrı karar verilmelidir. Bununla birlikte, deneyimler çoğu zaman annenin hayatını korumak adına abdominal sezaryen kullanılmasının tavsiye edildiğini göstermiştir. İkincisi, hamile kadının ciddi durumu ve büyük vazomotor kararsızlıkları dikkate alınarak genel anestezi altında yapılmalıdır. Doğum yöntemine karar verirken bir nöroloğun muayenesi çok yardımcı olabilir. Merkezi sinir sisteminden kaynaklanan organik mikrosemptomların varlığının saptanması, derhal nazik vajinal doğum için koşulların yokluğunda abdominal sezaryen ile doğumun lehine olduğunu gösterir.
E. A. Azletskaya-Romanovskaya, hipertansiyon durumunda ancak hastada ciddi nefropati veya retinopati geliştiğinde geç hamileliğin yapay olarak sonlandırılması işlemini gerçekleştirir ve sezaryen ile doğum yapılmasını önerir. Bununla birlikte, geç toksikoz belirtilerinin yokluğunda sadece akut hipertansif ensefalopati meydana gelirse, hamileliğin devam etmesi yaşamı daha az tehdit edici değildir.
A. Azletskaya-Romanovskaya, 7 yıla kadar takip süresi boyunca hamilelik ve doğumun hipertansiyonun sonraki seyri üzerindeki etkisini araştırdı. Yazar, A.L. Myasnikov'a göre hipertansiyon sınıflandırmasına bağlı kalarak, evre IA'da hastalığın kötüleşmediğini, ancak evre IB ile evre IIA ve B'de bazı kişilerde hipertansiyonun seyrinin kötüleştiğini buldu.
Kardiyovasküler hastalıkların en yaygın biçimleri hipertansiyon ve esansiyel arteriyel hipertansiyondur. Arteriyel hipertansiyon hamile kadınların %5'inde tespit edilir. Bu sayının %70'inde geç gestoz, %15-25'inde hipertansiyon, %2-5'inde böbrek hastalıkları, endokrin patolojisi, kalp hastalıkları ve büyük damarlarla ilişkili sekonder hipertansiyon vardır.
Hamilelik sırasında hipertansiyonun klinik tablosu, hamile olmayan kadınlarda hipertansiyondan çok farklı değildir ve hastalığın evresine bağlıdır. Tanının zorluğu birçok hamile kadının, özellikle de genç kadınların kan basıncındaki değişikliklerden habersiz olmasından kaynaklanmaktadır.
GEBELİK VE ÇOCUKLARIN YÖNETİMİ
Hipertansiyonun en sık görülen komplikasyonu, hamileliğin 28-32. haftasından itibaren kendini gösteren gestoz gelişimidir. Kural olarak, gestoz son derece zordur, tedavisi zordur ve sonraki gebeliklerde tekrarlar. Hipertansiyon ile fetüs acı çeker. Plasenta disfonksiyonu hipoksiye, yetersiz beslenmeye ve hatta fetal ölüme yol açar. Genellikle hipertansiyonun bir komplikasyonu normal yerleşimli plasentanın ayrılmasıdır.
Hipertansiyonlu doğum sıklıkla hızlı, hızlı veya uzun süreli bir seyir izler ve bu da fetüsü olumsuz yönde etkiler. Hipertansiyonlu doğumu uygun şekilde yönetmek için hastalığın ciddiyetini değerlendirmek ve olası komplikasyonları belirlemek gerekir. Bu amaçla hipertansiyon hastası hamile bir kadın, hamilelik süresince üç kez hastaneye yatırılır.
1. hastaneye yatış – 12 haftaya kadar hamilelik. Hastalığın evre IIA'sı tespit edilirse, kardiyovasküler sistem, böbrekler vb. Eşlik eden bozuklukların yokluğunda gebelik korunabilir. Aşama IIB ve III, gebeliğin sonlandırılması için bir gösterge görevi görür.
II hastaneye yatış 28-32 haftada - kardiyovasküler sistem üzerindeki en büyük stres dönemi. Bu süre zarfında hastanın kapsamlı bir muayenesi ve yapılan tedavinin düzeltilmesi gerçekleştirilir.
III hastaneye yatış Kadını doğuma hazırlamak için beklenen doğumdan 2-3 hafta önce yapılmalıdır.
Çoğu zaman doğum doğal doğum kanalı yoluyla gerçekleştirilir. İlk dönemde yeterli ağrı kesici, antihipertansif tedavi ve erken amniyotomi gereklidir. İhraç döneminde antihipertansif tedavi ganglion blokerleri ile yoğunlaştırılır. Anne ve fetüsün durumuna göre perineotomi yapılarak veya obstetrik forseps uygulanarak ikinci dönem kısaltılır. Doğumun üçüncü aşamasında kanama önlenir. Doğum boyunca fetal hipoksi önlenir.
Hipertansiyon tedavisi, hasta için psiko-duygusal huzur yaratmayı, günlük rutini sıkı bir şekilde takip etmeyi, diyeti, ilaç tedavisini ve fizyoterapiyi içerir.
İlaç tedavisi hastalığın patogenezinin çeşitli aşamalarına etki eden bir ilaç kompleksi kullanılarak gerçekleştirilir. Aşağıdaki antihipertansif ilaçlar kullanılır: diüretikler (furosemid, brinaldix, diklothiazid); anaprilin, klonidin, metildopa dahil olmak üzere sempatik sistemin çeşitli seviyelerine etki eden ilaçlar; vazodilatörler ve kalsiyum antagonistleri (apressin, verapamil, fenitidin); antispazmodikler (dibazol, papaverin, spasız, aminofilin).
Fizyoterapötik prosedürler elektro uyku, ayak ve bacaklarda indüktotermi, perirenal bölgenin diyatermisini içerir. Hiperbarik oksijen tedavisinin büyük etkisi vardır.
Plasentanın mikromorfometrik çalışmaları plasentanın yapısal elemanlarının oranındaki değişiklikleri ortaya çıkardı. İntervillöz boşluk, stroma, kılcal damarlar ve vasküler indeks alanı azalırken epitel alanı artar.
Histolojik incelemede fokal anjiyomatoz, sinsityum ve trofoblastta yaygın bir distrofik süreç, mikro damar sisteminin fokal tıkanıklığı; çoğu durumda çok sayıda "yapıştırılmış" sklerotik villus, fibroz ve villöz stroma ödemi vardır.
Plasenta yetmezliğini düzeltmek için, damar tonunu normalleştiren ilaçlara ek olarak, plasentadaki metabolizmayı etkileyen ilaçlar, plasentanın mikrosirkülasyonu ve biyoenerjetiği de dahil olmak üzere terapötik ve önleyici tedbirler geliştirilmiştir.
Vasküler distonili tüm hamile kadınlara mikrosirkülasyonu (pentoksifilin, aminofilin), protein biyosentezini ve biyoenerjiyi (essentiale), mikrosirkülasyonu ve protein biyosentezini (alupent) iyileştiren ilaçlar reçete edilir.
ÖNLEME
Hamilelik ve hipertansiyonlu doğum komplikasyonlarına yönelik önleyici tedbirler arasında, hamile bir kadının doğum öncesi kliniğinde bir kadın doğum uzmanı-jinekolog ve terapist tarafından düzenli olarak izlenmesi, hamile bir kadının kendini iyi hissetse bile günde üç kez zorunlu hastaneye yatırılması ve etkili ayakta tedavi antihipertansif tedavisi yer alır. terapi.
Hamile bir kadının vücudundaki değişiklikler normalde kan basıncının düşmesine neden olur. Plasental östrojenlerin ve progesteronların etkisi altında kan damarları anjiyotensin-II hormonuna karşı duyarlılığını kaybeder. Genişlemiş bir durumdadırlar, kan akışına karşı dirençleri azalır. Bu, plasental damarların normal büyümesi ve fetusa beslenme sağlanması için gereklidir.
Bu nedenle ilk trimesterde basınç orijinalinden 5-15 mm Hg azalır. Art., ikincisinde biraz daha düşüyor. Ve üçüncüsünde fizyolojik normlara dönüş var. Ancak bazı kadınlarda, hamilelik sırasında ortaya çıkan yüksek tansiyon veya hipertansiyonun arka planında gebe kalma meydana gelir. Bu durum anne ve fetüs için tehlikelidir.
Gebe kadınlarda tüm gebeliklerin %4-8'inde arteriyel hipertansiyon tanısı konur. Bu kadar küçük bir yüzdeye sahip olmasına rağmen hastalık anne ölüm nedenleri arasında ikinci sırada yer almaktadır. Bu nedenle hastalığın bir an önce tespit edilip tedavi edilmesi gerekmektedir.
Tek bir ölçüm sırasında normalin üzerinde basınç belirlenirse bu hiçbir şey ifade etmez. Teşhis için birkaç koşulun karşılanması gerekir:
- Kan basıncında 140/90 mm Hg'ye artış. Sanat. Ve daha yüksek.
- Göstergelerde hamilelik öncesi döneme göre artış: sistolik 25 mm Hg. Art., diyastolik - 15 mm Hg'ye kadar. Sanat.
- Değişiklikler, aralarında en az 4 saat geçen iki ardışık ölçümle belirlenir.
- Tek seferlik diyastolik basınç 110 mm Hg'nin üzerine çıktı. Sanat.
Gebe kadınlarda hipertansiyon, geleneksel hipertansiyona benzer aşamalarda ilerler:
- Aşama 1 – 140/90'dan 159/99 mm Hg'ye kadar basınç. Sanat.;
- Aşama 2 – kan basıncı 160/100'den 179/109 mm Hg'ye. Sanat.;
- Aşama 3 – 180/110 veya daha fazla kan basıncı.
Sınıflandırmaya göre patoloji çeşitli tiplerde olabilir. Görünüm tarihine bağlı olarak:
- Hamilelikten önce var olan hipertansiyon - kadına hipertansiyon tanısı konuldu veya ilk belirtiler gebeliğin 20. haftasından önce ortaya çıktı, bu formun semptomları doğumdan sonra 42 günden fazla devam ediyor.
- Gebelik hipertansiyonu: Başlangıçta normal olan kan basıncı, 20 hafta sonra normalin önemli seviyelere yükselir.
- Preeklampsi, yüksek tansiyon ve idrardaki proteinin birleşimidir.
- Proteinüri ve gebelik hipertansiyonu ile birlikte mevcut hipertansiyon - hamile kadına teşhis konuldu, ancak 20 hafta sonra semptomlar artmaya başlıyor, idrarda protein beliriyor.
- Bilgi eksikliği nedeniyle sınıflandırılamayan hipertansiyon.
Hastalığın seyri kademelidir. Başlangıç aşamasında hedef organlarda herhangi bir hasar oluşmaz. Durum ilerledikçe böbreklerde böbrek yetmezliğine kadar patolojik değişiklikler gözlenir. Kalpte iskemi belirtileri artar, anjina pektoris ve kalp yetmezliği gelişir. Beynin kan damarlarında, retinada hasar ve karotid arterlerin aterosklerozunun gelişimi de mümkündür.
Başlangıçta herhangi bir hipertansiyonun nevrotik nedenlere sahip olduğu genel olarak kabul edilir. Bu, kan damarlarının düzenlenmesinin bozulmasına yol açan derin bir nevrozdur. Patolojinin gelişimi geçmişte kan damarlarının, beynin ve böbreklerin mevcut hastalıklarıyla daha da kötüleşiyor. Durum aşırı kilo, aşırı sofra tuzu tüketimi, sigara ve alkol ile daha da kötüleşiyor.
Gelişim mekanizması dolaşımdaki kan hacmindeki fizyolojik bir artışla ilişkilidir. Plasental 17-hidroksiprogesteron eksikliği varsa, damarların vazopressin hormonuna karşı yüksek duyarlılığı devam eder, kolayca spazm durumuna girerler ve bu da basınçta bir artışa neden olur.
Kalpteki değişiklikler (hipertrofi) hipertansiyon durumunu telafi etmeyi amaçlar, ancak bu daha da kötüleşmeye yol açar. Böbreklerin damarları yavaş yavaş etkilenir ve bu da patolojiyi daha da sürdürür.
Hipertansiyon ve hamilelik tehlikeli bir kombinasyondur. Yüksek basınçla kan damarlarının lümeni daralır. Bu durumda zaten hamileliğin erken evrelerinde plasentadaki kan akışı bozulur. Fetüs yeterli beslenme ve oksijen almıyor, gelişimi yavaşlıyor ve ultrason sonuçlarına göre terime uymuyor. Bazı durumlarda kan akışının bozulması, gebeliğin erken dönemde kendiliğinden sonlanmasıyla sonuçlanır.

Daha sonraki bir aşamada, genelleştirilmiş vazospazm, normal yerleşimli plasentanın ayrılmasına yol açabilir. Çoğu durumda, olayların böyle gelişmesiyle çocuk kurtarılamaz.
Yüksek tansiyon tam teşekküllü gestoza dönüşebilir. Aynı zamanda, değişen derecelerde şiddette şişlik meydana gelir ve idrarda protein görülür. Hastalık ilerleyebilir ve preeklampsi veya eklampsiye yol açabilir - nöbetlerin ortaya çıkması ve bilinç kaybı, hatta komaya kadar.
Bu patolojiyle plasentadaki değişiklikler, besin tedarikinin bozulması, fetal hipoksi, gecikmiş fetal gelişim ve ciddi vakalarda ölümle kendini gösteren plasenta yetmezliğini oluşturur.
Hamilelik sırasındaki kronik hipertansiyon, birincil bir hastalık veya diğer organların patolojisine ikincil olabilir. Daha sonra buna semptomatik denir.
Aşağıdaki nedenler hamilelik sırasında kan basıncının artmasına neden olur:
- mevcut hipertansiyon (vakaların %90'ı);
- böbrek patolojileri: glomerülonefrit, piyelonefrit, polikistik hastalık, böbrek enfarktüsü, diyabetik hasar, nefroskleroz;
- endokrin sistemi hastalıkları: akromegali, hipotiroidizm, feokromositoma, hiperkortizolizm, itsenko-Cushing hastalığı, tirotoksikoz;
- vasküler patolojiler: aort koarktasyonu, aort kapak yetmezliği, arterioskleroz, periarteritis nodosa;
- nörojenik ve psikojenik nedenler: stres ve sinir gerginliği, hipotalamik sendrom;
- gestoz.
Hipertansiyon böbreklere, kalbe ve beyne zarar verme ve fetal gelişimi bozma riski taşır. Ancak kendisi iç organların patolojisinin bir sonucu olabilir.
Fizyolojik olarak hamilelik sırasındaki basınç ilk iki trimesterde doğal olarak azalır ve ancak doğum sırasında normal durumuna döner. Ancak mevcut hipertansiyonda basınç farklı davranabilir. Bazı durumlarda azalır ve sabitlenir. Ancak durum daha da kötüleşebilir; artan kan basıncı, şişlik ve proteinüri.
Kadınlar doktora gittiklerinde artan yorgunluk ve baş ağrılarından şikayet edebilirler. Bazen aşağıdaki belirtiler sizi rahatsız eder:
- uyku bozuklukları;
- bağımsız olarak hissedilen hızlı kalp atışı;
- baş dönmesi;
- ellerin ve ayakların soğukluğu;
- göğüs ağrısı;
- nefes darlığı;
- gözlerin önünde titreşen noktalar şeklinde bulanık görme, bulanık görme;
- kulaklarda gürültü veya çınlama;
- "tüylerim diken diken" hissi şeklinde parestezi;
- motivasyonsuz kaygı hissi;
- burun kanaması;
- nadiren – susuzluk, sık gece idrara çıkma.
Başlangıçta basınç periyodik olarak artar, ancak giderek şiddet arttıkça hipertansiyon kalıcı hale gelir.
Hamilelik planlarken bile kan basıncında artış için ön koşulların olup olmadığını öğrenmek doğru olacaktır. Hamilelik testi pozitif çıktıktan sonra doktora gelenlerin, gebelikten önce mi yoksa önceki hamilelik sırasında mı kan basıncında artış yaşanıp yaşanmadığını hatırlamaları gerekir. Bu veriler, doktorun bir risk grubu belirlemesi, hamileliğin daha ileri yönetimini planlaması, gerekli teşhisleri yapması ve önleme yöntemlerini belirlemesi için gereklidir.

Anne adayının sigara içme alışkanlığı, mevcut şeker hastalığı, aşırı kilolu veya teşhis edilmiş obezitesi, kan lipit dengesizliği hakkında verilere ihtiyaç vardır. Önemli olan genç akrabalarda kalp-damar hastalıklarının bulunması ve bu hastalıkların genç yaşta ölmesidir.
Arteriyel hipertansiyon tedavi edici bir patolojidir, dolayısıyla jinekolog bu tür kadınların muayenesini ve tedavisini bir terapistle birlikte yürütür.
Şikayetlerin başlangıç zamanını, yavaş yavaş mı büyüdüğünü yoksa aniden mi ortaya çıktığını mutlaka netleştirin ve bunu hamilelik süresiyle ilişkilendirin. Anne adayının ağırlığına özellikle dikkat edilir. Vücut kitle indeksinin 27'den fazla olması hipertansiyon gelişme riskini önemli ölçüde artırır. Bu nedenle hamilelikten önce bile bu rakamı aşanların en az %10 oranında kilo vermeleri önerilir.
Muayene sırasında aşağıdaki testler kullanılabilir:
- Karotid arterlerin oskültasyonu ve palpasyonu - daralmalarını belirlemenizi sağlar;
- kalp ve akciğerlerin muayenesi ve oskültasyonu, sol ventriküler hipertrofi veya kardiyak dekompansasyon belirtilerini ortaya çıkarabilir;
- Böbreklerin palpasyonu bazı durumlarda kistik değişiklikleri tanımlamaya izin verir;
- Tiroid bezini genişleme açısından incelediğinizden emin olun.
Nörolojik semptomlar varsa Romberg pozisyonunda stabilite kontrol edilir.
- iki yandan ve elde edilen sonucu karşılaştırın;
- yatar pozisyonda ve sonra ayakta;
- Femoral arterlerdeki nabzı ve alt ekstremitelerdeki basıncı bir kez inceleyin.
Yataydan dikey konuma geçerken diyastolik basınç artarsa, bu hipertansiyon lehine konuşur. Bu göstergedeki bir azalma semptomatik hipertansiyondur.
Teşhis, zorunlu muayene yöntemlerini ve hastalığın ilerlemesi veya tedavinin başarısız olması durumunda kullanılan ek yöntemleri içerir. Aşağıdaki yöntemler zorunludur:
- klinik kan testi (genel göstergeler, hemoglobin);
- biyokimyasal kan testi: glikoz, protein ve fraksiyonları, karaciğer enzimleri, temel elektrolitler (potasyum, kalsiyum, klor, sodyum);
- genel idrar tahlili, glikoz varlığı, kırmızı kan hücreleri ve günlük protein içeriği;
Tüm kadınların her doktor muayenesinde tansiyonları ölçülmektedir. Ziyaretin arifesinde hamile kadının genel bir idrar testinden geçmesi gerekir.
Klinik tabloya ve artan basıncın şüphelenilen nedenine bağlı olarak ek yöntemler seçici olarak reçete edilir:
- Nechiporenko ve Zimnitsky'ye göre idrar testleri;
- Böbreklerin ultrasonu;
- kan lipit profili;
- aldosteron, renin, kandaki sodyum ve potasyum oranının belirlenmesi;
- 17-ketosteroidler için idrar testi;
- adrenokortikotropik hormon ve 17-hidroksikortikosteroidler için kan;
- Kalbin ultrasonu;
- bir göz doktoruna danışma ve fundus damarlarının incelenmesi;
- 24 saatlik kan basıncı takibi;
- Bakteriler için idrar testi.
Fetüsün durumu, plasenta ve fetoplasental kompleksin damarlarının ultrason ve Dopplerografisi kullanılarak izlenir.
Hamilelik sırasında hipertansiyon tedavisi, anne ve erken doğum için komplikasyon riskini azaltmayı amaçlamaktadır.
Kan basıncında hafif bir artışla tedavi ayaktan tedavi bazında yapılabilir, ancak her zaman periyodik doktor ziyaretleri ile yapılabilir. Hastaneye kaldırılmanın kesin endikasyonu kan basıncında 30 mmHg'nin üzerinde bir artıştır. Sanat. veya merkezi sinir sisteminin patolojisine katılım semptomlarının ortaya çıkması.

Hastalık ilk kez tespit ediliyorsa tanının netleştirilmesi ve derinlemesine muayene için hastaneye yatırılması önerilir. Bu aynı zamanda durumun ilerlemesi, gestoza geçmesi veya gebelik komplikasyonlarının ortaya çıkması riskinin ne kadar büyük olduğunu belirlemeyi de mümkün kılacaktır. Ayakta tedavi gören hamile kadınlar hastaneye kaldırılıyor, ancak olumlu bir dinamik yok.
- İlaç dışı tedavi.
- İlaç tedavisi.
- Komplikasyonlarla mücadele.
Bu teknik hipertansiyon tanısı alan tüm hamile kadınlara uygulanır. Arteriyel hipertansiyon öncelikle psikosomatik bir hastalıktır, uzun süreli bir nevrozdur. Bu nedenle stresli durumların en az olacağı koşulların yaratılması gerekir.
Evde olanlar ne yapmalı? Günlük rutininizi eşit bir şekilde dağıtmanız, gündüz dinlenmeye veya daha iyisi kısa uykuya zaman ayırmanız gerekir. Akşam yatma saati de en geç 22:00 olmalıdır. Bilgisayar başında ve televizyon izleyerek geçirdiğiniz zamanı azaltın, sizi tedirgin eden programları ortadan kaldırın. Ayrıca, sinir gerginliğini tetikleyebilecek tüm yaşam durumlarından mümkün olduğunca uzaklaşmanız veya onlara karşı tutumunuzu keskin bir duygusal olandan nötr olana değiştirmeye çalışmanız gerekir.
Ayrıca makul düzeyde fiziksel aktivite de gereklidir. Bu, temiz havada yürümek, yüzmek veya hamile kadınlara özel jimnastik yapmak olabilir.
Hem hastanede hem de evde beslenmenin doğasında değişiklikler sağlanır. Günde 5 kez sık sık küçük öğünler tüketilmesi, son öğünün ise yatmadan en geç 3 saat önce tüketilmesi önerilir. Sofra tuzu alımını günde 4 g ile sınırlayın. Yiyecekleri onsuz pişirmek ve doğrudan tabağınıza biraz tuz eklemek en iyisidir. Aşırı kilolu kadınlar için yağ ve basit karbonhidrat miktarı sınırlıdır. Tüm hamile kadınların diyetlerinde sebze ve meyvelerin, tahılların ve fermente süt ürünlerinin oranını artırmaları önerilir.
Ayakta veya yatarak tedavi görenler için fizyoterapötik tedavi önerilebilir:
- elektro uyku;
- hiperbarik oksijen tedavisi;
- ayaklarda ve bacaklarda indüktotermi;
- böbrek bölgesinin diyatermisi.
Ayrıca psikoterapötik tedavi ve genel duygusal durumun iyileştirilmesi de gereklidir.
Belirli koşullar altında tabletler:
- basınç 130/90-100 mm Hg'nin üzerine çıkar. Sanat.;
- sistolik basınç bir kadın için normalden 30 üniteden fazla arttı veya diyastolik basınç 15 mm Hg'den fazla arttı. Sanat.;
- fetoplasental sistemin gestoz belirtileri veya patolojisi varlığında kan basıncı göstergelerinden bağımsız olarak.
Hamile kadınların tedavisi, fetüsü etkileyen ilaçların tehlikesi ile ilişkilidir, bu nedenle ilaçlar, monoterapi olarak kullanılabilecek minimum dozajlarda seçilir. Tonometre okumalarına bakılmaksızın hap almak düzenli olmalıdır. Bazen ölçüm sonuçlarının ve genel sağlık durumunun tatmin edici olduğuna karar veren kadınlar gönüllü olarak ilaç almayı bırakmaya karar verirler. Bu, erken doğuma ve fetal ölüme yol açabilecek kan basıncındaki ani sıçramaları tehdit eder.
Sağlık nedenleriyle aşağıdakileri kullanmayın veya son çare olarak kullanmayın:
- ACE blokerleri: Captopril, Lisinopril, Enalapril;
- anjiyotensin reseptörü antagonistleri: Valsartan, Losartan, Eprosartan;
- diüretikler: Lasix, Hidroklorotiyazid, İndapamid, Mannitol, Spironolakton.
Uzun etkili ilaçlar tercih edilir. Etkisizlik durumunda çeşitli ilaçlarla kombinasyon tedavisi kullanılabilir.
Gebe kadınlarda hipertansiyon tedavisine yönelik ilaçlar çeşitli antihipertansif ilaç gruplarına aittir:
Atenolol onaylı ilaçlar listesinde yer alıyor ancak çok nadir kullanılıyor çünkü Fetal büyüme geriliğine neden olduğuna dair kanıtlar vardır. Belirli bir ilacın seçimi hipertansiyonun ciddiyetine bağlıdır:
- 1-2 derece - Metildopa birinci basamak ilaç olarak kabul edilir, 2 satır - Labetolol, Pindolol, Oxprenolol, Nifedipine;
- Aşama 3 - 1. basamak ilaç - Hidralazin veya Labetolol intravenöz olarak kullanılır veya Nifedipin'in 3 saatte bir alınması reçete edilir.
Bazı durumlarda listelenen yöntemler etkisizdir ve yavaş kalsiyum kanal blokerlerinin reçetelenmesine ihtiyaç vardır. Faydaları kullanım risklerinden daha ağır basıyorsa bu mümkündür.
Ayrıca tedavide feto-plasental yetmezliğin düzeltilmesi amaçlanmaktadır. Plasentada damar tonunu normalleştiren, metabolizmayı ve mikrosirkülasyonu iyileştiren ajanlar kullanırlar.
Gebelik komplikasyonları gelişirse tedavi yöntemleri gebelik süresine bağlıdır. İlk üç aylık dönemde kesinti tehdidini önlemek gerekir. Bu nedenle sedatif tedavi, antispazmodikler ve progesteron tedavisi (Duphaston, Utrozhestan) reçete edilir.
İkinci ve üçüncü trimesterde plasenta yetmezliğinin düzeltilmesi gerekir. Bu nedenle, mikrosirkülasyonu, plasentadaki metabolizmayı (Pentoksifilin, Phlebodia), hepatoprotektörleri (Essentiale), antioksidanları (A, E, C vitaminleri) iyileştiren ilaçlar reçete edilir. Tedavi, antihipertansif tedavinin arka planında gerçekleştirilir. Gerekirse infüzyon tedavisi ve detoksifikasyon yapılır.
Hamileliğin sürdürülmesi doğrudan tedavinin etkinliğine bağlıdır. Kan basıncı iyi kontrol edilirse, fetüs terme ulaşana kadar gebeliği uzatmak mümkündür. Doğum, anne ve fetüsün durumunun sıkı bir şekilde izlenmesi altında ve antihipertansif tedavinin arka planına göre gerçekleştirilir.
Aşağıdaki durumlarda erken doğum gereklidir:
- tedaviye dirençli şiddetli hipertansiyon;
- fetüsün kötüleşmesi;
- hipertansiyonun ciddi komplikasyonları: kalp krizi, felç, retina dekolmanı;
- şiddetli gestoz formları: preeklampsi, eklampsi, HELLP sendromu;
- Normal yerleşimli plasentanın erken ayrılması.
Doğal doğum tercih edilir, erken dönemde amniyotomi yapılır. Ağrının giderilmesi ve dikkatli kan basıncı takibi zorunludur. Doğum sonrası dönemde kanama riski yüksek olduğundan uterotonik (Oksitosin) verilmesi gerekir.
Hamilelik sırasında hipertansiyondan kaçınmak her zaman mümkün değildir, ancak gelişme riskini azaltabilirsiniz. Bunu yapmak için hamileliğinizi planlamanız gerekir. Aşırı kilolu kadınların yavaş yavaş kilo vermeleri için sağlıklı bir diyet benimsemeleri önerilir. Ancak katı diyetler veya oruç tutamazsınız. Onlardan sonra çoğu durumda fazla kilolar geri döner.
Böbrek, tiroid bezi, kalp veya şeker hastalığınız varsa, durumu stabilize etmeniz ve hamilelik sırasında durumun kötüleşme olasılığını en aza indirecek yeterli tedaviyi seçmeniz gerekir.
Çocuk taşırken hipertansiyon tanısı alan kadınların, durumu netleştirmek ve tedaviyi düzeltmek için hamilelik sırasında üç kez hastaneye yatırılmaları önerilir.
Her türlü hipertansiyon için kullanılan ilaç dışı yöntemleri hatırlamak önemlidir. Basınçta hafif bir artış olması ve komplikasyon olmaması durumunda, durumu stabilize etmek için yeterlidirler. Diğer durumlarda doktor tavsiyelerine kesinlikle uymalısınız.
Hipertansiyon (yüksek tansiyon), hormonların veya sinir uyarılarının etkisi altında kan damarlarının daralması sonucu ortaya çıkan bir kardiyovasküler sistem hastalığıdır. Hastalık hamilelikten çok önce kendini gösterebilir, ancak doğum sırasında sıklıkla hipertansiyon vakaları görülür. Bu duruma hamile bir kadının yaşadığı sürekli stres neden olur. Doğum öncesi artan kan basıncının sonuçları nelerdir, anne ve bebek için ne gibi sonuçlar doğurabilir ve bu hastalıkla nasıl başa çıkılır? Arteriyel hipertansiyon, sistolik basıncın 140 mm Hg'ye yükselmesi olarak tanımlanır. ve daha yüksek ve/veya diyastolik kan basıncı 90 mm Hg'ye kadar. ve daha yüksek, sonucun bir ay boyunca günde üç kez kontrol değişiklikleriyle onaylanması durumunda.
1. Kronik hipertansiyon, çocuk sahibi olmadan önce veya hamileliğin ortasında teşhis edilen yüksek tansiyondur.
2. Preeklampsi - hamileliğin 20. haftasından sonra ortaya çıkar ve proteinüri ile birleştirilir.
3. Kombine preeklampsi - hamileliğin yarısından sonra kronik hipertansiyonun arka planına karşı proteinüri tanısı kondu.
4. Gestasyonel hipertansiyon, proteinüri (4 saat veya daha uzun aralıklarla iki kez toplanan idrarın ortalama kısmında 0,3 g/l protein varlığı veya 12 saat boyunca protein atılımı) ile birlikte olmaksızın, gebeliğin 20. haftasından sonra ortaya çıkan bir hastalıktır. Doğumdan önce günde 0,3 g).
5. Geçici gebelik hipertansiyonu - Çocuğun doğumundan sonraki 3 aya kadar olan dönemde gebelik formu olan hamile bir kadında kan basıncının normalleşmesi.
6. Kronik formda gebelik hipertansiyonu - 20. gebelik haftasından sonra ortaya çıkan ve doğumdan 12. haftaya kadar kaybolmayan kan basıncında artış.
7. Eklampsi - preeklampsili bir hastada konvülsiyon atağı.
8. Belirtilmemiş hipertansiyon - hamileliğin 20. haftasından sonra kan basıncında bu süreden önce basınç seviyesi hakkında bilgi edinme imkanı olmaksızın oluşan bir artış.
Hamilelik sırasında ve doğumdan önce ortaya çıkan hipertansiyon tanınır ve şiddeti diyastolik basınç seviyesine göre sınıflandırılır.
Muayene sırasında elde edilen bilgilere dayanarak, bir kardiyolog, terapist ve kadın doğum uzmanı-jinekolog, hamilelik ve doğumun hipertansiyonla yönetilmesinin özelliklerine karar veren verilerin bir analizini yapar.
12 haftaya kadar çocuk taşımaya kontrendikasyonlar:
Hipertansiyondan kaynaklanan ciddi hastalıklar: felç, böbrek yetmezliği, kalp krizi, retinal kanama, kalp yetmezliği, disekan aort anevrizması veya papilödem;
Hipertansiyonun malign seyri (nöroretinopati gibi gözün fundusunda değişiklikler, diyastolik basıncın 130 mm Hg'den fazla olması).
Geç gebelik sonlandırmasının kullanıldığı birkaç durum vardır:
Kurs malign tiptedir;
Aort anevrizması (diseksiyon);
Koroner veya serebral kan akışının önemli ölçüde bozulması (kesinti, kadının durumu stabil hale geldikten sonra yapılır);
Preeklampsinin ilaçla tedavi edilemeyen erken bir belirtisidir.
Daha sonraki aşamalarda hamileliği sonlandırmak için karından sezaryen kullanılır.
Anne ve çocuk açısından risklerin en aza indirilmesi için detaylı bir muayene yapılması ve gerekli tedavinin seçilmesi gerekir. Karmaşık vakalarda yatarak tedavi mümkündür.
Hastaneye yatış endikasyonları:
Kan basıncında başlangıca göre 30 mm Hg artış. ve dahası;
- merkezi sinir sistemi kısmındaki patolojilerin tezahürü;
- Ayakta tedavi istenen etkiyi getirmiyor.
Kabul edilebilir düzeyde fiziksel aktivite;
Gün dinlenmesi;
- yemek programı;
- risk faktörlerinin uygun kontrolü;
- duygusal stabilite;
- tuz diyetinin olmaması veya tuz tüketiminin günde 5 g ile sınırlandırılması;
- Aşırı kilo alıyorsanız kolesterol içeren gıdalardan uzak durun.
Hamilelik sırasında hipertansiyon tedavisinin kendine has özellikleri vardır:
1. Asgari ilaç dozunda monoterapi;
2. Uzun etkili ilaçlara öncelik verilir;
3. İstenmeyen yan etkileri önlemek için kaçınma tedavisinin bir kombinasyonu kullanılır;
4. Diüretiklerin reçetelenmesi yalnızca kesinlikle gerekli olduğunda kabul edilebilir;
5. İlaç seçerken patolojinin ciddiyeti dikkate alınır.
1. satır: Metildop;
2. satır: Atenolol, Metoprolol;
- Nifedipin, Amlodipin, Verapamil, Felodipin (olası yararların risklerden daha ağır bastığı durumlarda reçete edilir);
- 3. sıra: Metildop + 2. sıra ilaç.
Önleyici tedbirler ve tedavi için, listelenen ilaçların farklı kombinasyonları minimum dozajlarda kullanılır.
İlk üç aylık dönem nadiren spontan düşük yapmayı tehdit eder, ancak bir risk ortaya çıkarsa hormonal, anti-stres, sedatif ve antispazmodik tedavi kullanılır. Plasental abrupsiyondan kaynaklanan kanama durumunda hemostatik ilaçlar kullanılır ve acil serviste yatış yapılır.
İkinci üç aylık dönem fetus için sonuçlarla doludur. Periferik damar direncinin artması ve dakikadaki kan hacminin azalması nedeniyle fetüsün intrauterin yetersiz beslenmesi ve asfiksi gelişerek ölümüne yol açabilir. Benzer değişiklikler hamileliğin 3. üç aylık dönemi için tipiktir.
2. ve 3. trimesterde ilaç tedavisi ilaçları içerir:
Kan pıhtılaşmasını normalleştirmek için;
Merkezi sinir sisteminin işleyişini düzenlemek;
- difüzyon-transfüzyon tedavisi için;
- uteroplasental kan akışını iyileştirmek;
- hipotansif;
- detoksifikasyon;
- antioksidanlar;
- hepatoprotektörler;
- membran stabilizatörleri;
- immünomodülatörler.
Bu grup hamile kadınlar için yaygın bir obstetrik patoloji erken doğumdur. Kan basıncı, plasentanın erken ayrılmasının gelişmesinde ana faktörlerden biridir. Yüksek tansiyona bağlı preeklampsinin eklampsi ile sonuçlanma şansı vardır.
Doğum yapan kadınların yaşamına yönelik en yüksek riskler aşağıdakilerin bir sonucu olarak ortaya çıkar:
Felç;
- eklampsi;
- kanama (DIC sendromunun bir sonucu olarak);
Doğumun 1. ve 2. evrelerinde stres ve şiddetli ağrı sonucu kan basıncında belirgin bir artış olur. Telafi edici mekanizmalar yük ile baş edemez ve serebral kan akışının bozulmasına yatkınlık vardır. Merkezi sinir sisteminin işleyişindeki arızalar hızla meydana gelir ve bu da bir kadını doğum sırasında kurtarmak için önlemlerin uygulanmasına yönelik koşulları zorlaştırır.
Doğumun üçüncü aşaması, karın içi basıncın ani bir şekilde düşmesi ve aort üzerindeki basıncın hafifletilmesi sonucunda kanın yeniden dağıtılmasıyla öncekilerden farklıdır. Bu, doğum sırasında kan basıncının azalmasını etkiler.
Hipotonik kanama da sıklıkla vasküler yetmezlik ile birlikte ortaya çıkar.
Şiddetli gestoz, yoğun tedavinin arka planına karşı doğum ve doğum sırasında kadının hastaneye kaldırılmasını içerir. Şiddetli gestoz tedavisi aşağıdaki seçenekleri içerebilir:
Yoğun ilaç tedavisi;
Gebeliğin kesilmesi;
- sezaryen kullanarak doğum;
- Hipertansiyonlu doğum sırasında olası masif koagülopatik kanamaya hazırlık;
- Doğumdan sonra 2-3 gün ilaç tedavisine devam edilmesi;
- Doğum sonrası dönemde trombotik ve inflamatuar komplikasyonları önlemek için önleyici tedbirler.
Çocuğun doğum zamanlamasının belirlenmesi ve metodoloji bireysel olarak belirlenir. Eşlik eden patolojilerin yokluğunda ve fetüsün ve annenin tatmin edici durumu yoksa hamilelik tam süreye kadar sürdürülür.
Hipertansiyonlu doğum, antihipertansif bakım, ağrının hafifletilmesi ve doğum yapan kadının ve fetüsün kan basıncı düzeylerinin izlenmesi için tam hazırlık yapılarak doğal olarak planlanmalıdır. Bazı durumlarda doğumun ikinci evresinin kısaltılması gerekebilir, bu amaçla obstetrik forseps veya perineotomi uygulaması kullanılır.
Şiddetli gestoz formları ve bunların neden olduğu komplikasyonlar;
Fetusun durumunun kötüleşmesi;
- Retina dekolmanı, felç, kalp krizi gibi komplikasyonlar.
Doğum öncesi kan basıncındaki artış ve bunun anne ve çocuk için sonuçları tamamen hastalığın karmaşıklığına, neden olduğu komplikasyonlara ve tedavinin etkinliğine bağlıdır. Tedaviyi göz ardı etmek kabul edilemez, ayrıca hamilelik planlarken yüksek tansiyonu olan kadınların zamanında risk değerlendirmesi için bunu bir uzmana bildirmeleri gerekir.
Şehrinizdeki bir doktordan randevu alın Şehrinizdeki klinikler
AH - kan basıncının mutlak değerinde 140/90 mm Hg'ye artış. Sanat. ve hamilelikten önceki veya 1. trimesterdeki değerlerine kıyasla kan basıncında daha yüksek veya artış: sistolik kan basıncı - 25 mm Hg. Sanat. ve daha fazlası, diyastolik - 15 mm Hg'ye kadar. Sanat. En az 4 saat arayla 2 ardışık ölçümle veya kaydedilen tek diyastolik kan basıncının 110 mm Hg'nin üzerinde olmasıyla normalden daha fazla veya daha fazla. Sanat.
Eş anlamlılar: Arteriyel hipertansiyon, hipertansiyon (esansiyel hipertansiyon), nörosirkülatuar asteni, semptomatik hipertansiyon.
WHO sınıflandırmasına göre hipertansiyonun aşamaları
Aşama 1 – kan basıncı 140/90 ila 159/99 mm Hg arasında. Sanat.
Aşama 11 – kan basıncı 160/100’den 179/109’a
Aşama 111 – 180/110 ve üzeri kan basıncı.
Gebe kadınlarda hipertansiyonun nedenleri
Hipertansiyon oluşumuna yol açan koşullar:
- hipertansiyon -% 90,
- böbrek hastalıkları (piyelonefrit, glomerülonefrit, polikistik hastalık vb.),
- endokrinopatiler (hiperkortizolizm, itsenko-Cushing hastalığı, vb.),
- nörojenik bozukluklar (hipotalamik sendrom),
- gestoz.
Patogenez
- kalıtsal yatkınlık,
- plasentada yetersiz 17-hidroksiprogesteron üretimi,
- anjiyotensin 11'e karşı damar duyarlılığı,
- renin-anjiyotensin-aldosteron sisteminin aktivitesi,
- kortikovisseral hipertansiyon,
- endotel disfonksiyonu,
— hamile kadınlarda hipertansiyonun immünolojik teorisi.
Hamilelik sırasında hipertansiyon seyrinin klinik varyantları
- Tipik seyir: 1. trimesterde kan basıncında düşüş, 11. ve 111. trimester sonunda artış,
- Atipik kurs:
a) Gebeliğin 1. veya 11. veya 111. trimesterinde artış olması,
b) Hamilelik boyunca sürekli yüksek tansiyona sahip olanlar,
c) gestoz eklenmesiyle.
- Büyük Britanya'nın kriz seyri.
Teşhis
Tarih: Hamilelikten önce artan kan basıncı, risk faktörlerinin varlığı (sigara içme, EGP varlığı, kalıtım).
Şikayetler: yorgunluk, baş ağrısı, çarpıntı, uyku bozuklukları, bulanık görme, kulak çınlaması, ekstremitelerde soğukluk, parestezi, burun kanaması vb.
Fizik muayene: Kadının vücut kitle indeksinin 27 kg/m2'den fazla olması, hipertansiyonun dinlenmesi, sol ventriküler hipertrofi belirtileri.
Laboratuvar testleri: Nechiporenko'ya göre genel idrar analizi, Zimnitsky'ye göre, 24 saatlik idrarın protein açısından incelenmesi; biyokimyasal kan testi (toplam protein, karaciğer enzimleri, bilirubin, glikoz, kreatinin, üre, elektrolitler); klinik kan testi (hemoglobin, hematokrit, trombositler, formül). EKG, 24 saatlik kan basıncı takibi, böbrek ve adrenal bezlerin ultrasonu, fundus muayenesi.
Hamilelik komplikasyonları
- Düşük, kürtaj, erken doğum,
- gestoz,
— Fetüsün IUGR'si,
- fetal hipoksi,
- doğum kanaması.
Hamilelik ve doğumun risk düzeyleri (Shekhtman M.M.):
1. derece minimal - kadınların% 20'sinden fazlasında gebelik komplikasyonları görülmez, gebelik, hastaların% 20'sinden azında hipertansiyonun seyrini kötüleştirir;
Derece 2 şiddetli – gebelik komplikasyonları %50 oranında görülür,
Maksimum 3. derece - çoğu kadın% 50'den fazla hamilelik komplikasyonları yaşar ve hamilelik kadının sağlığı ve yaşamı için tehlikelidir.
Obstetrik taktikler:
Hamilelik kontrendikedir (3 Aralık 2007 tarih ve 736 sayılı emir):
- GB 11B-111 aşaması,
- Yeterli tedavinin etkisi olmadığında hipertansiyon (antihipertansif tedavinin yeterliliği bir konsey tarafından değerlendirilir).
Hipertansiyonlu gebeliğin yönetimi:
- Bir risk grubuna tanımlama;
- Hastaneye yatış endikasyonları:
- Hastalığın evre 1-11A varlığında gebeliğe devam edilip edilmeyeceğine ilişkin muayene ve karar verilmesi,
- Hastalığın evre 11B veya 111'inde kadının gebeliği sonlandırmayı reddetmesi durumunda gebeliğin sonlandırılması veya tedavisi,
- Ayakta tedaviden etki eksikliği.
- Obstetrik komplikasyonlar (fetal hipoksi, gestoz vb.),
- Muayene ve doğum şekline karar vermek için 37-38. haftalarda doğum öncesi hastaneye yatış.
- Hipertansiyon tedavisi;
- Obstetrik komplikasyonların önlenmesi.
İlaç dışı tedavi:
Hipertansiyonu olan tüm hamile kadınlar için ilaç dışı önlemler endikedir.
- duygusal stresin ortadan kaldırılması,
- Diyette değişiklik,
- makul fiziksel aktivite,
— gündüz dinlenme modu “yatak istirahati”,
— Hipertansiyonun ilerlemesine yönelik risk faktörlerinin kontrolü,
- tuzu günde 5 gramla sınırlandırın,
- Aşırı vücut ağırlığı durumunda yağın sınırlandırılması.
İlaç tedavisi:
1. basamak ilaçlar.
- Alfa adrenerjik agonistler (metildopa, günde 2-4 kez dopegit 500 mg olarak da bilinir, klodinin, daha az sıklıkla bireysel doz seçimi ile klonidin);
2. basamak ilaçlar.
- Seçici beta blokerler (korvitol, atenolol, metoprolol 25-100 mg, nebilet);
- Yavaş kalsiyum kanal blokerleri (gebeliğin 18. haftasından önce değil): nifedipin günde 20-40 mg, amlodipin günde 2.5-10 mg, verapamil 120-240 mg;
3. basamak ilaçlar.
- Alfa – adrenerjik agonistler + 2. basamak ilaçlar.
Antihipertansif tedavi hemodinamiğin türüne bağlı olarak gerçekleştirilir:
Hiperkinetik tip için - beta blokerler: korvitol, atenolol, metaprolol, nebilet.
Ökinetik tip için - alfa adrenerjik agonistler: dopegit, klonidin; beta blokerler: korvitol, atenolol; kalsiyum antagonistleri: nifedipin, verapamil;
hipokinetik tip – alfa – adrenerjik agonistler: dopegit, klonidin; kalsiyum kanal blokerleri: nifedipin, verapamil.
Erken teslimat için endikasyonlar:
- Tedaviye dirençli hipertansiyon,
- Hedef organlardan kaynaklanan komplikasyonlar: miyokard enfarktüsü, felç, retina dekolmanı;
- ciddi gestoz formları ve komplikasyonları: preeklampsi, eklampsi, koma, akut böbrek yetmezliği, akciğer ödemi, PONRP, HELLP sendromu;
— fetüsün durumunun kötüleşmesi: hipoksi, IUGR derece 3.
Doğum kanalından doğum, yüksek riskli bir hastanede anestezi uzmanı eşliğinde, kardiyolog ve göz doktorunun kararıyla gerçekleştirilir. Doğumun aktif evresinde (serviksin 3-4 cm açılması), antispazmodiklerin uygulanmasından sonra erken amniyotomi endikedir. Doğum sırasında, adım adım ağrı giderimi gerçekleştirilir (antispazmodikler, analjezikler, epidural anestezi), antihipoksanlar ve uteroplasental ve fetoplasental kan akışını iyileştiren ajanlar uygulanır; endikasyonlara göre antihipertansif tedavi. Kan basıncı 160/100 mm Hg'nin üzerinde olduğunda. Sanat. Kontrollü normotansiyon (ganglion blokerleri ile) endikedir; etkisizse, sefalik prezentasyon durumunda obstetrik forseps ile ıkınma periyodunu kapatın veya koşullar mevcutsa fetüsü pelvik uçtan çıkarın. Doğumun 11. ve 111. evreleri sonunda kanamanın önlenmesi, doğum sonrası dönemde de devam edilmesi (iv/damlama oksitosin), doğum sonrası kadının kan basıncının ve durumunun her 15 dakikada bir izlenmesi.
Doğum sonrası dönemde hipertansiyon tedavisine devam edilir. Doğum hastanesinden taburcu olduktan sonra - bireysel doğum kontrolü seçimi, hamileliğin doğum öncesi kliniğine aktarılması.





